Choroby skóry, w których przebiegu kluczową rolę odgrywają mechanizmy immunologiczne, są powszechne u koni. Najczęściej są to jednostki chorobowe o podłożu alergicznym, takie jak atopia, alergia pokarmowa czy nadwrażliwość na ukąszenia owadów. Dużo rzadziej stwierdzane są choroby autoimmunologiczne (pęcherzowe lub toczeń), ale u koni występuje również grupa rzadko spotykanych chorób o podłożu immunologicznym, do których należą np. immunologiczne zapalenie naczyń, skrobiawica skóry czy łysienie plackowate. W niniejszym artykule zostaną omówione wybrane choroby autoimmunologiczne oraz rzadziej rozpoznawane choroby immunologiczne.
Summary
Selected immune-mediated skin diseases in horses
Immune-mediated skin diseases are common problems in horses. The most common conditions are allergic skin diseases, such as atopy or insect bite hypersensitivity. Autoimmune skin diseases and other immune-mediated disorders are rare in this species. The most important autoimmune skin diseases are pemphigus foliaceus and lupus erythematosus. In this article we describe the clinical features, diagnosis and methods of cure selected autoimmune skin disorders and less common immune-mediated conditions (immune vasculitis, amyloidosis, or alopecia areata).
Key words: horses, dermatology, immune mediated skin diseases
Pęcherzyca liściasta (pemphigus foliaceous)
Choroba ta jest najczęściej spotykaną chorobą z grupy chorób pęcherzowych skóry i jest również najpowszechniej rozpoznawaną chorobą autoimmunologiczną u koni. Częstotliwość jej występowania oceniana jest na mniej więcej 2% wszystkich przypadków dermatologicznych u tego gatunku (15). Istotą choroby są uszkodzenia połączeń międzykomórkowych, co prowadzi do akantolizy (utraty połączeń pomiędzy komórkami naskórka) i formowania pęcherzy pomiędzy warstwami naskórka. U psów i człowieka docelowym białkiem, przeciwko któremu wytwarzane są przeciwciała, jest desmogleina I. U koni docelowe białko nie zostało jeszcze zidentyfikowane (15). Przyczyny choroby nie są w pełni zbadane. Podkreśla się rolę czynników środowiskowych, np. stresu, ekspozycji na światło słoneczne oraz chorób alergicznych (np. uczulenia na alergeny owadów z rodzaju Culicoides) i układowych, jak i podawanych leków (20, 15).
Nie wykazano, by do rozwoju choroby predysponowane były konie w określonym wieku. Przypadki pęcherzycy liściastej były notowane zarówno u koni bardzo młodych – od drugiego miesiąca życia, jak i bardzo starych, nawet 25-letnich. Nie wykazano predyspozycji do występowania zmian o określonej porze roku, która jest typowa dla wielu innych dermatoz u koni, chociaż niektórzy autorzy są zdania, że u koni, u których współwystępuje nadwrażliwość na alergeny owadów z rodzaju Culicolides, objawy mogą przyjmować charakter sezonowy (okres letni) (15).
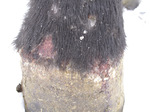
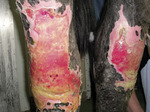
Najczęściej pierwszymi objawami są obustronne zmiany dotyczące głowy i kończyn, które w przypadku niepodjęcia leczenia zazwyczaj ulegają uogólnieniu w ciągu jednego do trzech miesięcy. W niektórych przypadkach zmiany dotyczą tylko twarzy i kończyn. Zmiany mogą pojawić się również w okolicy napletka lub gruczołu mlekowego. Włos nie przylega właściwie, staje się matowy i wypada, prowadząc do powstawania wieloogniskowych przerzedzeń i wyłysień. Wykwitami pierwotnymi typowymi dla pęcherzycy liściastej są pęcherzyki, pęcherze i krosty naskórkowe. Wykwity te są zwykle obecne na skórze przez krótki czas, ponieważ łatwo ulegają uszkodzeniu. Z tego powodu dużo łatwiej stwierdzić na skórze obecność wykwitów wtórnych, to jest nadżerek, kryzek naskórkowych, strupów oraz nasilonego złuszczania naskórka, jak również sklejania pozostałych włosów wysiękiem. U niektórych osobników może być obecny objaw Nikolskiego (łatwe oddzielanie się naskórka po jego potarciu). Zmiany mogą przybierać kształt łukowaty. U wielu koni obserwuje się także obrzęki niezapalne na kończynach i podbrzuszu, które mogą być pierwszym objawem choroby. Opisywano również sytuacje, w których na kilka tygodni przed pojawieniem się zmian typowych dla choroby notowano wystąpienie pokrzywki. Podczas badania jamy ustnej zwykle nie stwierdza się nadżerek na błonach śluzowych. Świąd i bolesność mogą występować, chociaż w wielu przypadkach objawy te nie są stwierdzane. Powikłania bakteryjne nie należą do rzadkości, prowadząc do ropnego zapalenia skóry. U koni chorych mogą występować objawy ogólne (gorączka, utrata apetytu, posmutnienie i spadek masy ciała (1, 16, 22, 15). Wyjątkowo mogą być stwierdzane nadżerki na błonach śluzowych przełyku i żołądka.
W rozpoznaniu różnicowym w przypadku podejrzenia pęcherzycy liściastej należy brać pod uwagę dermatofitozy (Trichophyton spp., Microsporum spp.), zapalenie mieszków włosowych, uogólnioną ziarniniakową chorobę skóry, niepożądane reakcje polekowe, pierwotny łojotok, toczeń rumieniowaty, dermatofilozę, chłoniak epiteliotropowy.
Potwierdzenie rozpoznania jest możliwe na podstawie badań dodatkowych, choć istotny jest również szczegółowy wywiad i badanie kliniczne skóry. Istotnych informacji dostarcza badanie cytologiczne oraz badanie histopatologiczne. W badaniu cytologicznym, w preparatach odciskowych lub po wykonaniu aspiracji cienkoigłowej uzyskuje się dość typowy obraz mikroskopowy. Zwykle widoczne są liczne neutrofile oraz komórki z głębszych warstw naskórka, głównie warstw podstawnej i kolczastej – akantocyty (akantoliza). Istotne jest pobranie wycinka do badania histopatologicznego. Bioptaty należy pobrać z kilku miejsc, utrwalić w 6% formalinie i przesłać do histopatologa. W obrazie mikroskopowym stwierdza się śródnaskórkowe mikroropnie, rozwarstwienia w poszczególnych warstwach naskórka i akantolizę. Widoczne są pojedyncze komórki naskórka lub skupiska wielu komórek nazywanych „wysepkami”, otoczone neutrofilami. W celu wykluczenia infekcji grzybiczej i dermatofilozy wskazane jest wykonanie badania hodowlanego (13).
W wynikach badań laboratoryjnych zwykle nie stwierdza się odchyleń od norm fizjologicznych, nie mają więc one większego znaczenia diagnostycznego. Czasami można stwierdzić nieregeneratywną niedokrwistość, neutrofilię, hipoalbuminemię, podwyższoną aktywność fosfatazy zasadowej.
Rokowanie w przypadku młodych koni jest zazwyczaj pomyślne, podczas leczenia zmiany goją się dość szybko, a możliwość wystąpienia nawrotów jest znikoma. U osobników starszych leczenie w dawkach podtrzymujących jest wymagane do końca życia.
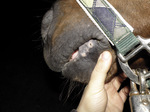
Leczenie polega na podawaniu doustnym leków działających immunosupresyjnie. W pierwszym etapie podaje się prednizolon lub prednizon w dawce 2 do 4 mg/kg m.c. p.o. Zmiany najczęściej powinny ustępować po okresie 10-14 dni. U pacjentów, u których to nie przyniosło poprawy, zalecany jest deksametazon w dawce 0,2-0,4 mg/kg m.c. p.o. (10, 15). Stwierdzano również przypadki poprawy klinicznej u pacjentów, gdzie po nieskutecznym leczeniu samym prednizolonem terapia skojarzona obu wymienionych powyżej leków prowadziła do wyzdrowienia. W okresie wczesnej remisji oba leki można podawać co 48 godzin. Wskazane jest odstawienie deksametazonu po uzyskaniu poprawy i w celu utrzymania braku objawów podawanie słabiej działających glikokortykosteroidów, jak przykładowo prednizon. U koni można stosować alternatywnie azatioprynę w dawce 1 do 3 mg/kg m.c. p.o. Podczas leczenia azatiopryną może dojść do pojawienia się trombocytopenii (21). Leczenie należy kontynuować przez kilka miesięcy, początkowo podając lek codziennie, a następnie co drugi dzień. Jeżeli leczenie nie daje spodziewanych rezultatów, powinno się zastosować sole złota. Aurotioglukozę w dawce 1 mg/kg m.c. podaje się raz w tygodniu wraz glikokortykosteroidami. Podawanie wielonienasyconych kwasów tłuszczowych wraz z glikokortykosteroidami jest wskazane, ponieważ może umożliwić obniżenie dawki tych ostatnich. W przypadku pęcherzycy liściastej sporadycznie notowane są samoistne remisje choroby (5).
Toczeń rumieniowaty skórny i układowy (lupus erythematosus)
Dwie postaci tocznia rumieniowatego – skórna (krążkowa) i układowa – to choroby o podobnej etiologii, w których dochodzi do odkładania przeciwciał klasy IgG i IgM oraz reakcji dopełniacza w różnych narządach. Częstotliwość występowania przypadków tej choroby jest oceniana na 0,33% w przypadku tocznia krążkowego i 0,22% w przypadku tocznia układowego w odniesieniu do wszystkich przypadków dermatologicznych u koni (15). Dominującymi komórkami stwierdzanymi w nacieku zapalnym są limfocyty T, przy czym w przypadkach tocznia krążkowego są to limfocyty pomocnicze, natomiast w toczniu układowym limfocyty supresorowe (15).
Dla tocznia typowe jest pięć elementów: fotouczulenia – powstawanie lub zaostrzanie się zmian pod wpływem promieniowania ultrafioletowego, uszkodzenie keratynocytów, nacieki złożone z limfocytów i histiocytów, powstawanie autoprzeciwciał, odkładanie kompleksów immunologicznych. Skóra i błony śluzowe są szczególnie narażone na uszkodzenie, stąd najczęstszą postacią występującą u koni jest krążkowy (skórny) toczeń rumieniowaty. Czynnikami przyczynowymi i predysponującymi do wystąpienia choroby są infekcje bakteryjne i wirusowe, ekspozycja na światło słoneczne (promienie ultrafioletowe), które może zarówno być odpowiedzialne za rozwój choroby, jak i powodować zaostrzenie objawów klinicznych w przypadkach już istniejących, czynniki genetyczne, leki oraz czynniki stresogenne, np. ciąża.
Głównymi objawami klinicznymi dotyczącymi skóry są rumień i nadmierne złuszczanie. Zmiany początkowo lokalizują się na głowie w okolicy nosa i warg, natomiast w postaci przewlekłej dochodzi do wyłysień, strupienia, odbarwienia skóry oraz odbarwienia włosa w okolicy nozdrzy, szyi, dalszych odcinków kończyn, sromu, napletka i odbytu. Świąd i bolesność zwykle nie są obserwowane. Zmiany ulegają nasileniu w okresach gorącej i słonecznej pogody. Zmianom skórnym w przypadku tocznia układowego mogą towarzyszyć gorączka, chudnięcie, zapalenie wielostawowe, zapalenie błony naczyniowej oka, zmętnienia w przedniej komorze oka, niewydolność nerek.
W rozpoznaniu różnicowym w przypadku podejrzenia tocznia należy uwzględnić dermatofitozy, uczulenia na światło słoneczne, nużycę oraz bielactwo nabyte (vitiligo). W badaniach dodatkowych najistotniejsze są badanie histopatologiczne i serologiczne (oznaczanie przeciwciał przeciw jądrom komórkowym, ANA), które trzeba wykonać w specjalistycznym laboratorium. Bioptaty skóry należy utrwalić w płynie Michela, nie zaś w formalinie (16). W preparatach wykonanych ze skóry z przypadków tocznia krążkowego stwierdza się zapalenie na granicy skóry właściwej i naskórka, zwyrodnienie wodniczkowe komórek warstwy podstawnej naskórka, ucieczkę barwnika, wokół naczyń skórnych może być obecny naciek złożony z limfocytów komórek plazmatycznych i histiocytów.