Przyczyny ostrej niewydolności nerek można podzielić na trzy główne grupy: przednerkowe, charakteryzujące się zmniejszeniem przepływu krwi przez nerki, nerkowe, czyli wynikające z bezpośredniego uszkodzenia miąższu nerek, oraz zanerkowe, dotyczące dróg wyprowadzających mocz (4). U koni najczęściej występują niewydolności nerek na tle zaburzeń przednerkowych i nerkowych (4). Wyjątek stanowią noworodki, u których zdarza się pęknięcie pęcherza moczowego, co prowadzi do zanerkowej niewydolności nerek (4).
Summary
Acute renal failure (ARF)
in horses
Renal failure, either hemodynami-cally-mediated or nephrotoxic, is a very common problem in horses either at admission or during critical care treatment. The clinical management of patients that have ARF is largely supportive, including correction of fluid deficits and electrolyte and acid-base disturbances and treatment and reversal of the underlying cause. Early diagnosis and prompt treatment is required in order to prevent the renal failure from becoming a life-threatening problem.
Key words: equine, kidney, acute renal failure, ARF
Do przyczyn przednerkowych należy zaliczyć przede wszystkim zmniejszenie filtracji kłębuszkowej, co jest związane z upośledzeniem perfuzji nerek. Dysfunkcja ta może powstać na skutek hipotensji lub hipowolemii, wynikających z chorób morzyskowych, krwotoków, posocznicy, endotoksemii, a także zmian w dystrybucji płynów ustrojowych (hipoalbuminemia lub utrata płynu do jamy opłucnej albo otrzewnej) (2, 4). Długo utrzymująca się niedostateczna perfuzja nerek może prowadzić do martwicy, a tym samym do dysfunkcji miąższu nerek (2, 4). Czynnikami predysponującymi do wystąpienia niewydolności nerkowej są leki nefrotoksyczne i niedostateczna podaż płynów (2, 4). Do czynników działających toksycznie należą przede wszystkim antybiotyki aminoglikozydowe (1, 3, 4), a także niesteroidowe leki przeciwzapalne, tetracykliny, polimyksyna B, amfoterycyna B, witamina K i przedawkowanie witaminy D (1, 2, 4). Do uszkodzenia nerek prowadzi również odkładanie się barwników – hemoglobiny i mioglobiny – w kanalikach nerkowych (1, 2, 4).
Rozpoznanie ostrej niewydolności nerek jest ustalane na podstawie badania klinicznego, wywiadu (narażenie na czynniki nefrotoksyczne) i wyników badań laboratoryjnych (3, 4).
Za obraz kliniczny odpowiada przede wszystkim przyczyna dysfunkcji w połączeniu ze współistniejącymi chorobami (2, 3, 4). Często diagnoza stawiana jest na podstawie kontrolnych badań krwi i moczu (4). Pierwszym pojawiającym się objawem jest posmutnienie i brak apetytu. Z czasem mogą się dołączyć bóle morzyskowe o różnym nasileniu (4). Produkcja moczu u chorych koni jest różna. Najczęściej występuje skąpomocz, zwłaszcza we wczesnych fazach zaburzenia, co wynika ze zmian w hemodynamice (4). Dodatkowymi objawami klinicznymi mogą być tachykardia, odwodnienie, nastrzykanie lub bladość błon śluzowych, a także biegunka (4). W wyniku ostrej niewydolności nerek może się rozwinąć ochwat (4). W trakcie badania rektalnego można wyczuć powiększoną, obrzękniętą i bolesną lewą nerkę, ale brak wyczuwalnych zmian nie wyklucza ARF (1, 3, 4).
Pierwszym alarmującym objawem uszkodzenia nerek jest wzrost stężenia kreatyniny lub azotu mocznikowego w surowicy (3, 4). Istotne staje się zróżnicowanie, czy azotemia ma podłoże nerkowe, czy przednerkowe (4). W pierwszym przypadku stężenie kreatyniny w surowicy utrzymuje się na stałym poziomie lub nawet wzrasta, pomimo wdrożenia odpowiedniego leczenia i zwiększenia dobowej produkcji moczu (4). W sytuacji niewydolności przednerkowej poziom kreatyniny obniża się nawet do 50% w pierwszym dniu terapii (4). Dodatkową wartością diagnostyczną przy różnicowaniu przyczyny uszkodzenia nerek jest także badanie ciężaru właściwego moczu przed wdrożeniem płynoterapii (4). Prawidłowo funkcjonujące nerki w odpowiedzi na obniżenie przepływu krwi reagują maksymalnym zagęszczeniem moczu, dlatego też przy niewydolności przednerkowej ciężar właściwy moczu jest wyższy niż 1,035 (nawet do 1,060), w przeciwieństwie do uszkodzenia nerek, kiedy mocz jest znacznie rozcieńczony (1,020) (4). Dodatkowym parametrem ocenianym w badaniu moczu jest osad, który zawiera zwiększoną liczbę erytrocytów, leukocytów i wałeczków (4). Białkomocz, krwiomocz i cukromocz mogą być objawem uszkodzenia kanalików lub kłębuszków (4). Czułym wskaźnikiem uszkodzenia kanalików nerkowych jest również wzrost stosunku GGT do kreatyniny w moczu powyżej 0,25 (1, 4).
Badanie poziomu elektrolitów we krwi chorych koni wykazuje niewielkiego stopnia hiponatremię i hipochloremię, szczególnie u pacjentów z wielomoczem (poliuremicznych) (3, 4). Stężenie potasu waha się od znacznego wzrostu w przypadku oligurii lub anurii aż do spadku poniżej wartości fizjologicznych przy poliurii (3, 4). Niekiedy może się dołączać hipokalcemia i hipofosfatemia (4). Występują również zaburzenia w gospodarce kwasowo-zasadowej, szczególnie gdy ostra niewydolność nerek ma charakter wtórny w przebiegu innych chorób, takich jak zapalenie okrężnicy (colitis) lub ostre kolki (4).
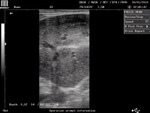
Badaniem dodatkowym wykonywanym przy podejrzeniu ARF jest badanie echograficzne wykonywane przez powłoki brzuszne i przez prostnicę. Można wówczas uwidocznić wielkość nerek, ich strukturę, a także ewentualne obrzęki i torbiele (1, 3, 4). W przypadku ostrej niewydolności bardzo często nie odnotowuje się zmian, niekiedy jednak można zauważyć znaczne powiększenie nerek i wzrost ich echogeniczności (1, 3, 4).
Leczenie
Pierwszym i zarazem najważniejszym elementem terapii jest przeprowadzenie intensywnej płynoterapii w celu wyrównaniu niedoboru płynów, elektrolitów, a także przywrócenia równowagi kwasowo-zasadowej (4). Infuzja dożylna płynów jest niezbędna dla utrzymania objętości krwi krążącej, zachowania perfuzji nerek, a co za tym idzie – utrzymania filtracji kłębuszkowej (1, 3). Przed rozpoczęciem leczenia należy wykonać badanie krwi, co pozwoli na racjonalne ustalenie planu terapii (4). Niedobór płynów powinien zostać uzupełniony w ciągu 6-12 godzin leczenia (2, 4). Do tego celu używa się 0,9% roztworu soli fizjologicznej lub płynu wieloelektrolitowego, zależnie od stężenia potasu we krwi (2, 4). Dla obliczenia niedoboru płynów używany jest wzór:
niedobór płynów (l) = % odwodnienia × m.c./100
Po wyrównaniu niedoborów u pacjentów z niewydolnością przednerkową, perfuzja nerek, filtracja kłębkowa i wydalanie moczu powinny wrócić do norm fizjologicznych (4). W przypadku niewydolności nerkowej efekty leczenia mogą nie być zadowalające. U niektórych koni, pomimo intensywnego nawadniania, utrzymuje się skąpomocz (4). W takim przypadku należy prowadzić wyjątkowo dokładne monitorowanie pod względem przewodnienia, gdyż już po infuzji 40 ml/kg może dojść do obrzęku płuc (4). Ocenę stanu uwodnienia organizmu należy prowadzić poprzez codzienną kontrolę masy ciała, hematokrytu, białka całkowitego w surowicy, ciśnienia tętniczego krwi i ośrodkowego ciśnienia żylnego (1, 2, 4). Po wyrównaniu niedoboru wodnego dalsza płynoterapia powinna być kontynuowana na poziome 40-80 ml/dobę (2, 4). U koni poliuremicznych intensywność wlewów dożylnych można ograniczyć do 10-20 ml/kg/dobę, jednak tylko w przypadku gdy poziom kreatyniny utrzymuje się w granicach normy (2). W trakcie kalkulacji zapotrzebowania pacjenta na płyn należy uwzględnić dodatkowo jego straty, które mogą wynikać z innych chorób, np. zapalenia jelit (enterocolitis).
Trzeba również monitorować poziom elektrolitów, a zwłaszcza potasu. Wzrost stężenia tego pierwiastka we krwi (do 6,5-8,0 mEq/l) może wywołać arytmię (bradykardia, tachykardia komorowa) (4). W przypadku niewielkiego stopnia hiperkaliemii, ustępuje ona po podaniu płynów niezawierających potasu i wzroście ilości produkowanego moczu (4). W sytuacji gdy poziom potasu wzrasta do 7 i więcej mEq/l, pacjent powinien mieć wdrożone natychmiastowe leczenie obniżające stężenie tego pierwiastka – dwuwęglan sodu 1-2 mEq/kg i.v. przez 5-15 minut, lub znoszące jego negatywny wpływ na serce – glukonat wapnia 0,5 ml/kg jako 10% roztwór, powoli wlewany dożylnie lub dodany do 5 l płynu i podawany przez mniej więcej godzinę (4). Przy długotrwałej płynoterapii parenteralnej najczęściej dochodzi jednak do sytuacji przeciwnej, mianowicie do hipokaliemii (1). Suplementację potasu można prowadzić dożylnie poprzez podanie 20-40 mEq potasu/l płynu lub doustnie w dawce 15-30 g dwa razy dziennie (1, 4).
W literaturze notowane jest stosowanie leków moczopędnych lub podnoszących ciśnienie krwi w terapii ARF. W medycynie koni najczęściej używanym diuretykiem jest furosemid, w dawce 0,5-2 mg/kg, podawany dożylnie co 2-6 godzin lub w infuzji ciągłej (2, 4). Odpowiednio wczesne podanie tego leku może ograniczyć nasilenie niewydolności poprzez zmniejszenie niedokrwiennego uszkodzenia nerek, a także zwiększenie wydalania moczu (4). Ma on jednak również efekty niepożądane. Ograniczenie jego pozytywnych efektów występuje przy martwicy i zatkaniu kanalików nerkowych przez np. hemoglobinę lub mioglobinę (4). Furosemid zaostrza toksyczność gentamycyny, tak więc przeciwwskazane jest jego podawanie w przypadku podejrzenia niewydolności nerek na tle antybiotyków aminoglikozydowych (5).
Istnieją doniesienia o pozytywnym wpływie dopaminy (1-5 µg/kg/min w 5% glukozie) w leczeniu ARF (2, 4), najnowsze badania przeprowadzone w medycynie człowieka wskazują jednak, że jej wpływ na hemodynamikę ogólną i nerkową jest nieprzewidywalny (5). Infuzja może skutkować skurczem naczyń krwionośnych, co pociąga za sobą znaczny spadek perfuzji nerkowej, dlatego też nie jest już ona używana przy ostrej niewydolności nerek u ludzi (5, 6, 7). W medycynie weterynaryjnej nie przeprowadzono odpowiednich badań, aby stwierdzić bez wątpliwości pozytywny efekt działania dopaminy w leczeniu ARF u koni (4).
Innym lekiem, którego działanie powoduje wzrost przepływu kanalikowego i wydzielania moczu, jest mannitol (0,25-1 g/kg i.v. jako roztwór 20% podawany przez 15-20 minut) (2, 4). Jednak wymuszona diureza osmotyczna zwiększa także nerkowe zapotrzebowanie na tlen, co w konsekwencji powoduje większą wrażliwość nerek na niedokrwienie (4). Z tej przyczyny mannitol jest przeciwwskazany przy ostrej niewydolności nerek (4, 5).
Rokowanie zależy od wielu czynników. Główny wpływ mają: przyczyna wywołująca chorobę, czas, który upłynął do momentu wdrożenia intensywnej terapii, reakcja na leczenie i ewentualnie pojawienie się powikłań (2, 4). Wczesne rozpoznanie i przerwanie działania pierwotnego czynnika warunkującego zaburzenia ma kluczowe znaczenie w zapobieganiu trwałej niewydolności (4). U koni, u których ARF powstaje na tle hemodynamicznym (niewydolność przednerkowa, wyjściowe stężenie kreatyniny < 5 mg/dl), rokowanie jest dobre. Nerki najczęściej powracają do pełnej sprawności po prawidłowym leczeniu (2, 4). Oczekiwanym wynikiem terapii jest bardzo szybki spadek stężenia kreatyniny w ciągu 2-3 dni (2, 4). W przypadku niewydolności nerkowej i stężenia kreatyniny w surowicy wynoszącego 5-10 mg/dl, rokowanie jest korzystne, jeżeli poziom kreatyniny spadnie w ciągu 3-7 dni. Normy fizjologiczne może osiągnąć po mniej więcej 4-6 tygodniach (4). Rokowanie ostrożne występuje u koni, u których wyjściowy poziom kreatyniny jest wyższy niż 10 mg/dl i nie zmienia się lub nawet wzrasta w pierwszych dniach leczenia. Skąpomocz utrzymujący się przez 24-48 godzin od wdrożenia intensywnej terapii jest prognostycznie złym czynnikiem (2, 4). W tych przypadkach często dołączają się powikłania, jak np. ochwat, dodatkowo zmniejszające szanse wyleczenia (2, 4).
Ostra niewydolność nerek u koni w pierwszej fazie może pozostać niezauważona. Jednak to właśnie wczesne rozpoznanie i odpowiednio szybkie podjęcie właściwego leczenia jest najważniejsze dla jego powodzenia. Kluczowym jego elementem jest wdrożenie intensywnej, przemyślanej płynoterapii, podlegającej stałej kontroli. Stosowanie leków o działaniu diuretycznym lub podnoszącym ciśnienie krwi – choć dawniej stanowiące stały element terapii – w świetle najnowszych doniesień nie jest już zalecane.














