Artefakty. Słuchając przedstawicieli firm sprzedających cyfrowe systemy radiograficzne, można odnieść wrażenie, że są to systemy niemal doskonałe. Pojawia się pytanie, czy wykonanie złego zdjęcia rentgenowskiego w ogóle jest możliwe? Oczywiście, w wielu wypadkach radiografia cyfrowa podlega tym samym błędom technicznym co radiografia konwencjonalna, zwłaszcza w tak zwanej kategorii „czynnika ludzkiego” (np. podwójna projekcja, nieprawidłowe ułożenie pacjenta, nieostrość ruchowa, pomyłka w identyfikacji pacjenta). Zwiększyła się tolerancja na błędy ustawienia parametrów ekspozycji (wielkość napięcia lampy, natężenia prądu żarzenia, ogniskowej optycznej), ale paradoksalnie stworzyło to nowe nieprawidłowości, o których będzie mowa później. Niżej przedstawiłem kilka przykładów artefaktów wynikających jedynie z faktu, że są to systemy cyfrowe (3, 4):
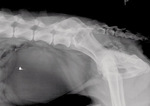
1. Za niska dawka ekspozycyjna – w przeciwieństwie do radiografii analogowej, niedoświetlenie powoduje rozmycie obrazu wynikające z pojawiania się pikseli o przypadkowej, uśrednionej skali szarości. Radiogram traci na rozdzielczości, krawędzie narządów są słabo identyfikowane (ryc. 2).
2. Zbyt wysoka dawka – następuje utrata obrazu w obszarach najsłabiej cieniujących.
3. Nieprawidłowa kalibracja. Kalibracja systemu powinna być wykonana w trakcie instalacji, a także okresowo powtarzana. Brak kalibracji powoduje rozmycie obrazu. Podobny efekt może być widoczny np. przy stosowaniu kaset innego typu niż tego wymaga oprogramowanie skanera.
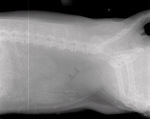
4. Zużycie płyt obrazowych. Po pewnym czasie w systemach CR pojawiają się artefakty obrazu w postaci kropek lub plam, analogicznie do artefaktów uszkodzenia folii wzmacniających, widocznych na błonach rentgenowskich (ryc. 3).
5. Paski, brakujące piksele, brak części obrazu – artefakty spowodowane zacięciem skanera, brakiem pamięci systemowej, problemami z komunikacją (ryc. 3, 4).
6. Przesterowanie obrazu. Oprogramowanie w systemach radiografii cyfrowej może nie tylko zmienić jasność i kontrast obrazu, ale również wykonać wzmocnienie krawędzi, modyfikację krzywej skali szarości, dekompozycję i modyfikację całego obrazu. W niedoświadczonych rękach takie możliwości ingerencji w strukturę obrazu mogą przypadkowo usunąć istotną klinicznie informację, np. można zlikwidować obraz dyskretnych zmian w tkankach miękkich albo spowodować, że obraz prawidłowej jamy brzusznej będzie do złudzenia przypominał odmę otrzewnową, wzmocnienie krawędzi może sugerować obecność ciała obcego, etc.
Nadmierna dawka ekspozycyjna. Wielokrotnie można napotkać informację o obniżeniu dawki ekspozycyjnej w radiografii cyfrowej, co z jednej strony ma wpływ na oszczędność lampy rentgenowskiej, z drugiej obniża się wartość dawki pochłoniętej (również ze względu na mniejszą liczbę powtórzeń). Obserwowane pogorszenie jakości obrazu w systemach CR zaczyna się od wartości obniżonej do 0,25-0,5 wartości referencyjnej. Granica ta jest jeszcze wyższa w górę, ponieważ wynosi nawet dziesięciokrotność (!) wartości optymalnej. Dla lekarza, który przechodzi z systemu radiografii analogowej do RC, jest to prawdziwe błogosławieństwo, ponieważ tolerancja błędu w tradycyjnej radiografii jest niewielka. Problem pojawia się, gdy ktoś od początku stosuje RC, bez bardzo rygorystycznego w tradycyjnej radiografii trzymania się wartości z tabeli naświetleń. Mając świadomość, że tolerancja na nieprawidłowe ustawienie parametrów jest większa przy jej zwiększeniu, wielu lekarzy ustawia je „na wszelki wypadek” na zapas. W efekcie dawka promieniowania stosowana w praktyce wcale się nie zmniejsza. W przypadku systemów DR CCD miałem okazję przekonać się, że zalecane parametry ekspozycji są bardzo wysokie, ale być może nie dotyczy to wszystkich systemów tego typu.
Radiografia cyfrowa nie jest za darmo. Jak wspomniałem wyżej, koszty zakupu cyfrowych systemów radiograficznych są znaczące i zaczynają się od 50-80 tysięcy złotych za system CR, 120-150 tysięcy złotych za prostszy system DR (dodatkowy koszt lampy rentgenowskiej), ale sprzedawcy zapewniają, że potem korzystanie z systemu RC daje same oszczędności. Koszty utrzymania są, czasem nie tak wcale małe. Zacznijmy od tego, że zawsze coś jest do dokupienia – nowszy software, lepszy monitor, dodatkowa stacja archiwizacji. Jeżeli lekarz decyduje się na zakup tak zwanej suchej obróbki zdjęć, czyli drukarki termicznej, to dochodzi koszt jej serwisowania i zakupu folii (zwykle 4-12 zł/sztukę). Serwis to jednorazowy wydatek za sam przyjazd i pracę (około 300 zł/godzinę w renomowanej firmie) wysoko wykwalifikowanego technika w kwocie około 2 tysięcy, nie licząc części. Z własnego doświadczenia mogę powiedzieć, że zwykle psuje się drobna część, która wymaga wymiany całego modułu (kolejna wersja prawa Murphy’ego) za kilka tysięcy, a której akurat nie ma w Polsce i trzeba czekać na dostawę, tracąc klientów. Rozwiązaniem może być ryczałtowa opłata miesięczna za serwis, ale zwykle stać na nią zamożne szpitale, a nie lekarza prywatnej praktyki.
Kolejny problem to tempo zużywania się sprzętu. Powszechnie przyjmuje się, że na tej samej kasecie systemu CR można wykonać kilkanaście tysięcy ekspozycji, a w systemach radiografii bezpośredniej mogą one pracować, praktycznie nie niszcząc się. Ale komputery i monitory należy wymieniać co 5-10 lat, trzeba również regularnie wykonywać aktualizację software’u (nie za darmo). Dawniej lekarz kupował aparat rentgenowski na 30 lat albo więcej, obecnie żywotność systemów jest znacznie krótsza. Pierwszy system RC w naszej Klinice wciąż pracuje od 2001 roku, ale serwisanci nie chcą go już naprawiać, bo „jest za stary”, nie ma do niego części i „nikt już na czymś takim nie pracuje”.
Monitory. Do wyjątków należy proponowanie w oferowanych systemach RC monitora, który byłby przyzwoity w zakresie parametrów technicznych i wielkości. Zwykle jest to jeden standardowy monitor o przekątnej 19 cali, a według norm medycznych powinny to być co najmniej dwa monitory ustawione w pozycji portretowej, im większe, tym lepiej, o odpowiedniej luminacji (lux) i iluminacji (cd/m2), zgodnej z międzynarodowymi normami (IEC 61223-2 i 3). Takie normy jak wiadomo nie obowiązują w weterynarii, ale dobry monitor to podstawa dobrej diagnostyki radiologicznej. Jest tylko problem, że magiczne słowo „medyczny” podwaja cenę każdego sprzętu. Dobrze sprawdzają się monitory stosowane do grafiki komputerowej.
Obraz rentgenowski widoczny na błonie światłoczułej ma zawsze rozmiary nieznacznie większe niż prześwietlany obiekt. Na ekranie monitora obraz cyfrowy jest najczęściej pomniejszony. Funkcja powiększania (zoom) częściowo eliminuje ten problem, ale kosztem utraty widoczności całego radiogramu i pogorszenia rozdzielczości.
Rozdzielczość obrazu. Wielu z nas nie zdaje sobie sprawy, jak skomplikowane są procesy pomiaru jakości obrazu. W wielu przypadkach porównanie rozdzielczości przestrzennej wyrażonej w wielkości pikseli albo w wartości par linii na milimetr (lp/mm) może być bardzo mylące, ponieważ oko ludzkie w różnicowaniu odcieni szarości nie działa na bazie funkcji liniowej, ale tak zwanej krzywej optycznej. Przypominam, że w radiografii medycznej za wartość rozdzielczości przestrzennej wystarczającą do dostatecznej oceny obrazu przyjmuje się nie mniej niż 2,5 par linii na milimetr (lp/mm), dla badań specjalistycznych 5 lp/mm. Wprowadzono zmodyfikowaną wartość oceny rozdzielczości jako tak zwaną funkcję przenoszenia (ang. Modulation Transfer Function – MTF), która lepiej opisuje to, co postrzega nasze oko (5). Wyjściowe parametry MTF w systemach cyfrowych są gorsze niż w radiografii analogowej, ale odpowiednia obróbka sygnału (filtracja) pozwala znacznie poprawić wartość MTF. Przy odpowiednim dobraniu sposobu obróbki wynikowa wartość MTF może znacznie przewyższyć wartości uzyskiwane za pomocą techniki konwencjonalnej, zależy to już jednak od klasy aparatu. Niestety, wartości MTF, podobnie jak współczynnika sygnału do szumu (ang. Signal Noise Ratio – SNR; chodzi o wartość szumów układu elektronicznego wzmacniającego sygnał, układu próbkującego i przetwornika w stosunku do założonej siły sygnału), niekoniecznie są brane pod uwagę przy wyborze systemu RC.
Podsumowanie
Wyżej wymienione zalety i wady radiografii cyfrowej można z pewnością rozwijać dalej, podając coraz mniej istotne fakty. Mam świadomość, że patrzę na problemy radiografii cyfrowej z perspektywy własnego doświadczenia. Moim zdaniem zalety zdecydowanie przeważają nad wadami, ale wady zawsze muszą być brane pod uwagę przy zakupie sprzętu. Proszę dobrze się zastanowić, który sprzęt będzie najbardziej odpowiadał Państwa oczekiwaniom. Proszę pytać kolegów, którzy mają już taki sprzęt, ale nie pytać, czy im się on podoba (odpowiedź będzie oczywista). Najlepiej sprawdzić, jak wybrany system pracuje na miejscu, ale pytania zadawać nie właścicielowi, ale technikowi lub lekarzowi wykonującemu badanie. Proszę szczegółowo pytać, co obejmuje cena zestawu, najlepiej mieć to na piśmie, czego nie dostaniecie, a będzie potrzebne. Jeśli sprzedawca nie chce podać czegoś na piśmie, to prawdopodobnie tego nie ma. Proszę również szczegółowo pytać o warunki gwarancji i serwisu – w tym miejscu tworzy się najwięcej ukrytych kosztów eksploatacyjnych. Osoby zainteresowane tym tematem odsyłam na stronę www.animalinsides.com, gdzie można znaleźć wiele cennych porad praktycznych dla obecnych i przyszłych użytkowników radiografii cyfrowej.