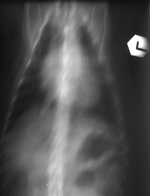
Praktykujący lekarze weterynarii dobrze znają problem nieostrości ruchowej (ryc. 1), będący jedną z częstszych przyczyn niepowodzenia przy wykonywaniu zdjęcia rentgenowskiego. Brak zgody na zastosowanie środków uspokajających, przeciwwskazania do ich podania, słaba współpraca z właścicielem zwierzęcia czy wreszcie strach pacjenta spowodowany jego układaniem na stole diagnostycznym i dźwiękami generowanymi przez aparaturę rentgenowską to niepełna lista przyczyn prowadzących do konieczności powtarzania zdjęcia.
Summary
Movement blurring – a friendly artifact?
Movement blurring is often encountered in our practice. This artifact can be used to obtain a tomogram. Classical tomography serves to obtain an image of the desired layer by blurring the other layers that the X-ray beam passes through. This diagnostic technique, which has been replaced by computed tomography in human medicine, may be a cheaper alternative in veterinary practice.
Key words: plain film tomography, artifact, radiography, dog
Zartefaktem nazywanym nieostrością ruchową możemy się spotkać podczas wykonywania zdjęć aparatem fotograficznym. Jeżeli podczas ekspozycji obiekt fotografowany lub aparat będą w ruchu, otrzymamy zdjęcie nieostre, „poruszone”. Czas rejestracji obrazu ma duży wpływ na jego ostrość. Im dłuższy czas eksponowania, tym większe prawdopodobieństwo uzyskania zamazanego obrazu. Jeśli więc fotografujemy nieruchomy obiekt przy długim czasie ekspozycji, warunkiem uzyskania ostrego obrazu jest unieruchomienie aparatu fotograficznego poprzez zamontowanie go na statywie.
Podobnie rzecz ma się przy wykonywaniu zdjęć rentgenowskich, z tą tylko różnicą, że promienie X generowane w lampie RTG po przejściu przez badany obiekt są rejestrowane na odbiorniku, jakim może być folia RTG, kamera, czytnik elektroniczny. Dla uzyskania dobrej jakości radiogramu konieczne jest unieruchomienie wszystkich trzech elementów tego układu, czyli lampy rentgenowskiej, pacjenta oraz detektora promieniowania.
Podstawową właściwością zdjęcia RTG jest to, że odwzorowuje ono przestrzenne struktury ciała pacjenta na płaszczyźnie, jaką jest detektor. Obraz rentgenowski ukazuje zatem wszystkie warstwy ciała, przez które przeszła wiązka promieni X. Jeśli na tej drodze znajdują się narządy o różnym stopniu pochłaniania promieni X, będą one dobrze widoczne w obrazie RTG. Przykładem może być kość, która w znacznym stopniu pochłania wiązkę RTG, na tle mięśni, pochłaniających promienie X o wiele słabiej, lub cień serca na tle przejaśnienia miąższu płuc. Odmiennie przedstawia się sytuacja, kiedy wzdłuż linii przebiegu wiązki RTG znajdują się struktury o podobnym stopniu pochłaniania. Wówczas obszary takie nakładają się na siebie i na zdjęciu radiologicznym są niewidoczne. W takich wypadkach istnieje konieczność uwidocznienia jednej konkretnej warstwy ciała, w której znajduje się interesujący nas obiekt, jakim najczęściej jest zmiana chorobowa. Czy to jest możliwe?
Aby uwidocznić interesującą nas warstwę, należy pozbyć się struktur znajdujących się nad, a także pod tą warstwą. Promienie rentgenowskie przechodzą jednak przez wszystkie badane warstwy. Nie da się usunąć z obrazu tych niepożądanych warstw, ale możemy je „zamazać”, a jak wiemy, taki „rozmazany” obraz powstaje w przypadku zdjęcia poruszonego.
Na pomysł usunięcia obszarów leżących poza żądaną warstwą wpadł jako jeden z pierwszych polski radiolog Karol Mayer, który w 1914 roku zaproponował nową technikę badania rentgenowskiego – zdjęcie warstwowe, czyli tomografię. W języku greckim słowo „tomos” oznacza warstwę, a słowo „graphia” – opisywać. Techniki badania warstwowego od czasów dr. Mayera do czasu wprowadzenia komputerów do diagnostyki obrazowej przez dziesiątki lat stanowiły cenne narzędzie rozpoznawcze. Ponadto precyzyjniejsze lokalizowanie zmian pozwalało dokładniej planować zabiegi chirurgiczne.
Aparaty rentgenowskie służące do wykonywania zdjęć warstwowych są tak skonstruowane, że lampa RTG jest sprzężona z ruchomą szufladą zawierającą kasetę, znajdującą się pod stołem RTG. Podczas ekspozycji zarówno lampa, jak i szuflada z kasetą są w ruchu. A więc w układzie lampa–badany obiekt–kaseta dwa elementy są ruchome, a jeden nieruchomy (badany obiekt). Ruch lampy i kasety rozmazuje wszystkie warstwy badanego obiektu poza jedną, znajdującą się na wysokości linii osi obrotu lampy RTG. Dzięki temu na tak wykonanym zdjęciu widoczne są dokładnie elementy badanego ciała tylko jednej, wybranej warstwy. Poza ustaleniem przez wykonującego badanie żądanej warstwy, badający może określić grubość warstwy, która jest zależna od kąta wychylenia lampy RTG. Grubość obrazowanej warstwy jest odwrotnie proporcjonalna do kąta zamazania, czyli amplitudy wychylenia lampy. Im kąt jest większy, tym warstwa jest cieńsza. Dla przykładu, przy kącie odchylenia równym 50 stopni grubość warstwy jest rzędu 1,3 mm, podczas gdy kąt równy 2 stopnie odpowiada warstwie 34 mm. Czas ekspozycji w tej technice waha się w granicach od 1 do 6 sekund i zależy od kąta wychylenia lampy oraz prędkości przesuwu lampy.
Odmianą tej techniki jest zonografia – badanie, podczas którego kąt nachylenia lampy nie przekracza 10 stopni. Innym znanym dość dobrze badaniem warstwowym jest pantomografia, stosowana przede wszystkim w stomatologii.
Rodzi się pytanie, czy i jakie są zastosowania klasycznej tomografii w praktyce weterynaryjnej. Zaprezentowane przypadki pomogą przekonać czytelnika o takiej przydatności, szczególnie jeżeli weźmie się pod uwagę koszt i dostępność tomografii komputerowej czy tomografii rezonansu magnetycznego.
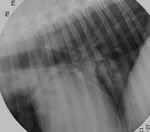
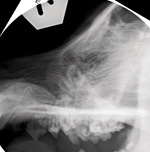
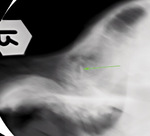
Przypadek 1. to historia psa, 2,5-letniego foksteriera płci męskiej, leczonego bezskutecznie przez kilka miesięcy z powodu uporczywego kaszlu. Klasyczne badanie RTG pozwoliło uwidocznić rozległe, lecz słabo kontrastujące zacienienia w miąższu płuc (ryc. 2). Na podstawie analizy zdjęć RTG wykonanych w obydwu projekcjach udało się ustalić warstwę, na której znajdowały się podejrzane zmiany, oraz ich wielkość, co pozwoliło ustalić grubość warstwy. Na zdjęciu warstwowym (ryc. 3) uwidoczniły się o wiele wyraźniej masywne zacienienia miąższu płuc, zlokalizowane w okolicy przed- i zasercowej (strzałki). Wyodrębnienie odpowiedniej warstwy pozwoliło nie tylko dokładniej ocenić lokalizację oraz wielkość zmian. Dało ponadto możliwość dokładnej analizy morfologii tych zmian, co miało niebagatelne znaczenie w diagnostyce różnicowej. Obecność przestrzeni wypełnionych gazem wewnątrz tych zmian, co jest widoczne na zdjęciu tomograficznym jako owalne przejaśnienia, pozwoliło skierować rozpoznanie w stronę zapalenia grzybiczego płuc. Rozpoznanie to potwierdzono innymi metodami rozpoznawczymi, a zastosowanie odpowiedniego leczenia dało efekt w postaci wyleczenia zwierzęcia.
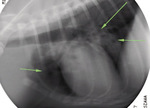
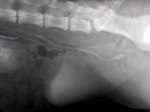
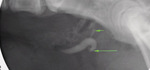
Przypadek 2. dotyczy młodej, 4-miesięcznej suki rasy bokser, skierowanej na badania dodatkowe z powodu niepohamowanego wycieku moczu z pochwy. Wiek, płeć oraz objawy kliniczne sugerowały ektopię moczowodu. Jednym z najtrudniejszych momentów w badaniu kontrastowym u takich pacjentów jest dokładne ustalenie miejsca nieprawidłowego ujścia moczowodu. Pomimo że moczowody podczas urografii są dobrze widoczne na obrazach RTG, wielowarstwowość obrazu tej okolicy nierzadko uniemożliwia precyzyjne zlokalizowanie ujścia moczowodów. W obrazie urograficznym (ryc. 4) ujście moczowodów lokalizowało się w okolicy szyjki pęcherza moczowego. Jednakże obecność śladowych ilości kontrastu powyżej pęcherza moczowego sugerowała dodatkowe ujście moczowodu. Uwidocznienie odpowiedniej warstwy pozwoliło zobrazować dodatkowe ujście moczowodu do pochwy (ryc. 5, strzałka krótka) oraz poszerzenie moczowodu w okolicy ujścia dopęcherzowego (ryc. 5, strzałka długa).
W obydwu tych przypadkach stopień „rozmazania” zdjęcia warstwowego jest niewielki, ponieważ interesujące nas warstwy nie były wąskie. Zawężanie warstwy jest wymagane wtedy, kiedy poszukiwana zmiana ma niewielkie rozmiary. W takich sytuacjach kąt wychylenia lampy rentgenowskiej jest duży, czego efektem jest widoczne wyraźne „rozmazanie” obrazu, a jednocześnie precyzyjne zobrazowanie drobnej zmiany.