Ciało obce ostrokończyste u psów i kotów – opis przypadków
lek. wet. Aleksandra Migrała, specjalista chorób psów i kotów
Przychodnia Weterynaryjna „Na Wiosennej”, Kłodzko
Ciała obce ostrokończyste (igły, wykałaczki) są stwierdzane zarówno u psów, jak i u kotów. Gdy właściciel jest świadkiem zjedzenia ciała obcego, rozpoznanie i leczenie wydają się stosunkowo proste. W przypadku gdy w wywiadzie nie ma takiej informacji, brak typowych objawów powoduje, że rozpoznanie stanowi wyzwanie diagnostyczne i odsuwa się w czasie.
Przypadek 1.
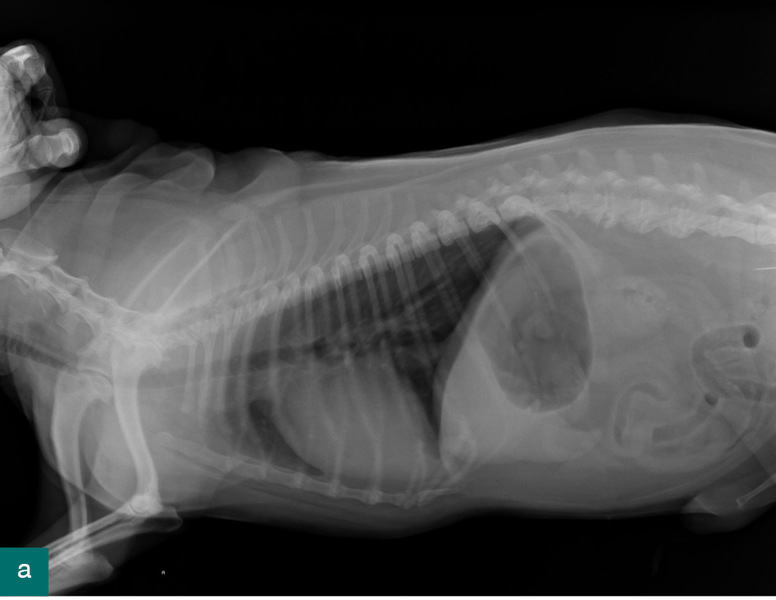
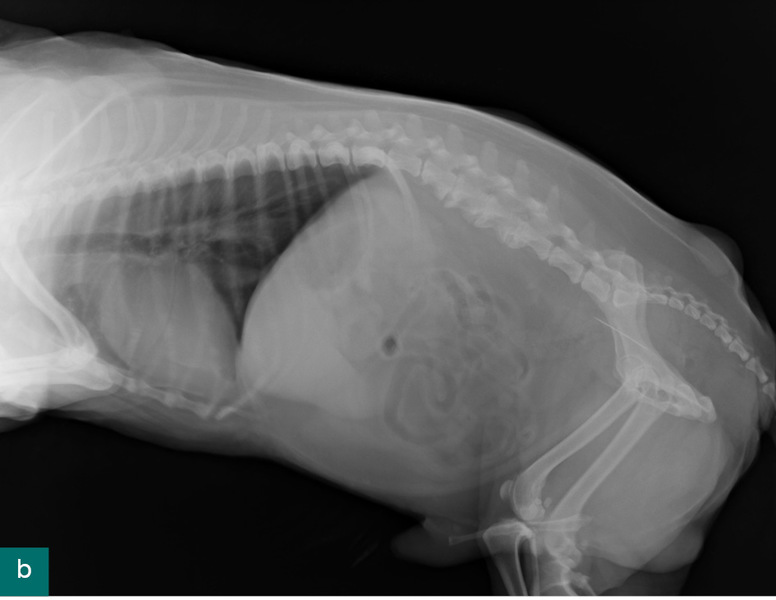
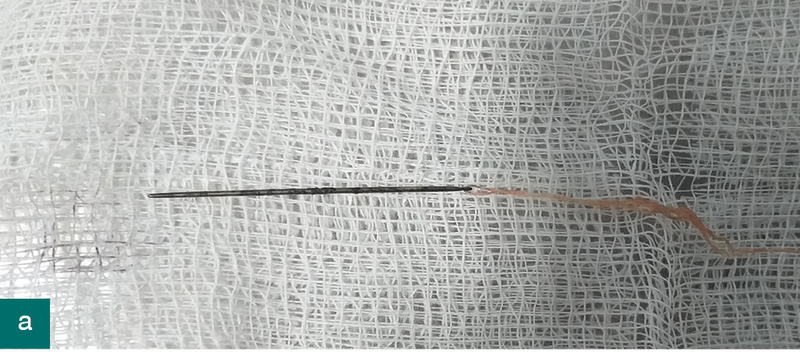
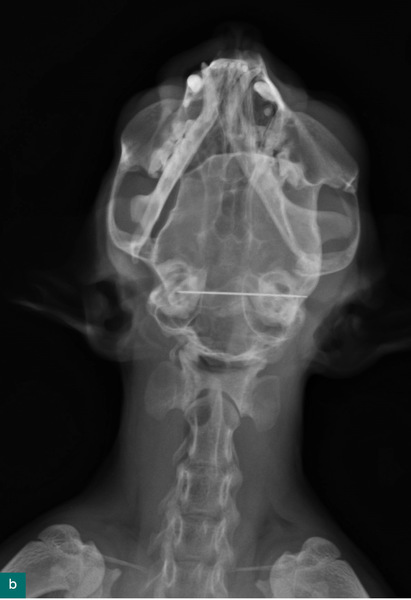
Pacjentem był Mundzio, kot brytyjski, samiec w wieku 2 lat, o masie ciała 4,5 kg. Właścicielka kota odłożyła igłę z nitką na stół i wyszła z pokoju. Po powrocie nie znalazła zestawu do szycia, za to na stole siedział kot. Opiekunka niezwłocznie umówiła się na wizytę w przychodni. Wizyta odbyła się po południu, kilka godzin po domniemanym połknięciu. Kot czuł się dobrze i zachowywał normalnie. Badanie kliniczne nie wykazało nieprawidłowości, natomiast zdjęcie RTG w projekcji bocznej uwidoczniło w okrężnicy igłę skierowaną oczkiem doogonowo. Ze względu na dobre samopoczucie zwierzęcia, lokalizację oraz ułożenie igły tępym końcem w kierunku pasażu treści zdecydowano się na obserwację z kolejnym badaniem RTG następnego dnia rano. Właścicielka do tego czasu miała normalnie karmić kota i sprawdzać każdy oddawany przez niego kał. Opiekunka została poinformowana o możliwym ryzyku powikłań w postaci perforacji jelit lub ich „nanizania”. Wizyta poranna nie odbyła się, ponieważ kot czuł się dobrze, a właścicielka znalazła igłę z nitką w kale.
Przypadek 2.
Właściciele psa Fago, dwuletniego samca rasy west highland white terrier o masie 9 kg, podczas przygotowań do przyjęcia sylwestrowego szykowali przekąski z użyciem połówek długich wykałaczek do szaszłyków. Pies wskoczył na stół i zjadł jedną z zakąsek. Początkowo czuł się dobrze, jadł i pił jak zawsze, więc właściciele uznali, że albo nie zjadł wykałaczki, albo ją wydalił, i zapomnieli o incydencie. To z kolei spowodowało, że informację o zjedzeniu przekąski uznali za mało istotną i początkowo nie wspominali o tym lekarzowi, do którego udali się trzy dni później, gdy pies poczuł się gorzej – był słaby, drżący, niespokojny, raz zwymiotował pokarmem, miał gorączkę. Właściciele skorzystali z dyżurowej porady lekarza weterynarii, który stwierdził zapalenie gardła i zalecił meloksykam oraz marbofloksacynę. Następnego dnia właścicielka przyszła na kontrolę do „swojej” przychodni weterynaryjnej z informacją, że pies czuje się już zdecydowanie lepiej i zachowuje się normalnie. W badaniu klinicznym nie stwierdzono nieprawidłowości poza lekko reaktywnym gardłem, a temperatura wynosiła 39°C, w związku z czym kontynuowano dotychczasowe leczenie.
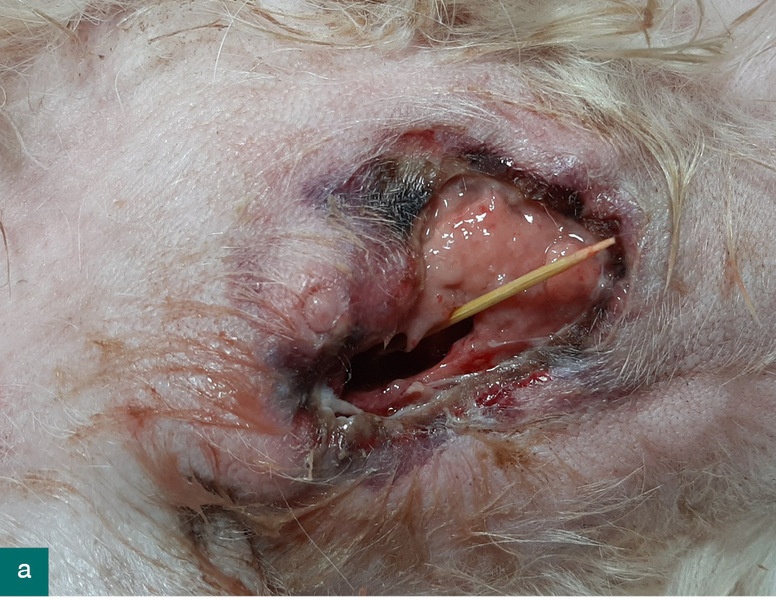
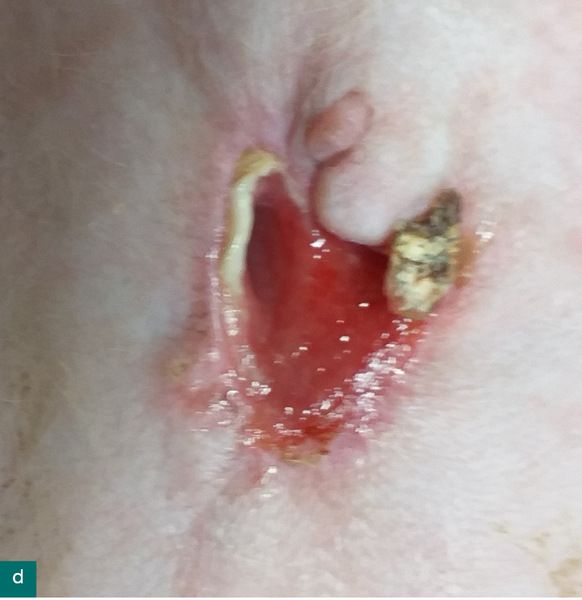
Po czterech dniach pies stał się apatyczny, mniej jadł, bardzo ostrożnie się poruszał, nie podskakiwał. Temperatura wynosiła 38,7°C. W badaniu klinicznym stwierdzono lekką bolesność brzucha oraz obrzęk wielkości dłoni po prawej stronie napletka. Zmiana była bolesna, twarda, napięta, naciekająca na mięśnie brzucha. Podczas biopsji cienkoigłowej przy nakłuciu pojawiła się niewielka ilość żółtej ropy. W badaniu cytologicznym dominowały neutrofile fagocytujące ziarniaki. W badaniu bakteriologicznym próbki w kierunku bakterii tlenowych i beztlenowych stwierdzono liczne bakterie Enterococcus faecalis. Obecność bakterii kałowych w ropniu powłok brzusznych skłoniła lekarza do wyjaśnienia sprawy wykałaczki i okazało się, że właściciele faktycznie nie widzieli jej wydalenia.
W związku ze złym samopoczuciem psa nawodniono oraz podano leki przeciwbólowe – metadon i metamizol. Po otrzymaniu antybiogramu zalecono doustne podawanie amoksycyliny z kwasem klawulanowym. Umówiono się na badania obrazowe, ale ze względu na trudności właścicielki z dojazdem do przychodni wizyta się nie odbyła. W ciągu kilku dni obrzęk zorganizował się w ropień o średnicy około 5 cm, z którego w znieczuleniu miejscowym usunięto wykałaczkę i pozostawiono ranę do gojenia się przez ziarninowanie. Jamę ropnia płukano płynem do irygacji z poliheksanidyną, wypełniano żelem zawierającym tę samą substancję oraz opatrunkiem z alginianem wapnia wzbogaconym jonami srebra. W ciągu trzech tygodni zmiana zagoiła się. Od czasu usunięcia wykałaczki pacjent czuł się coraz lepiej.
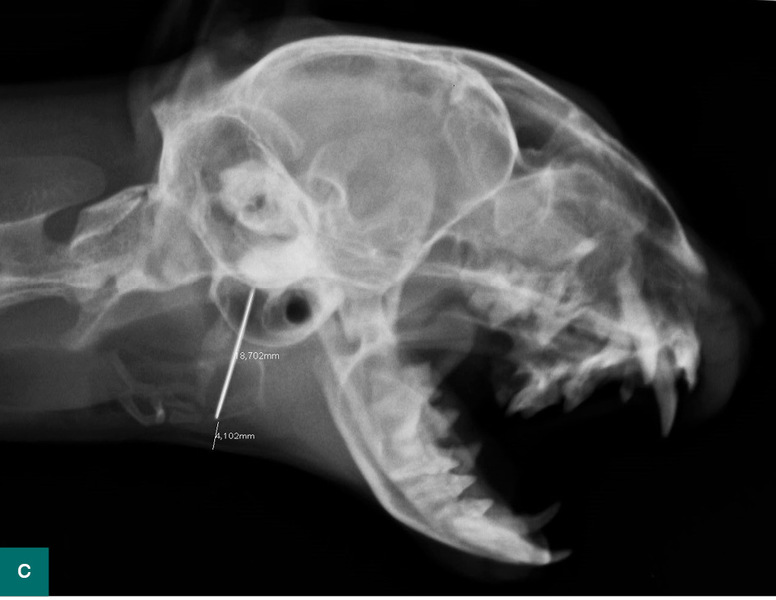
Przypadek 3.
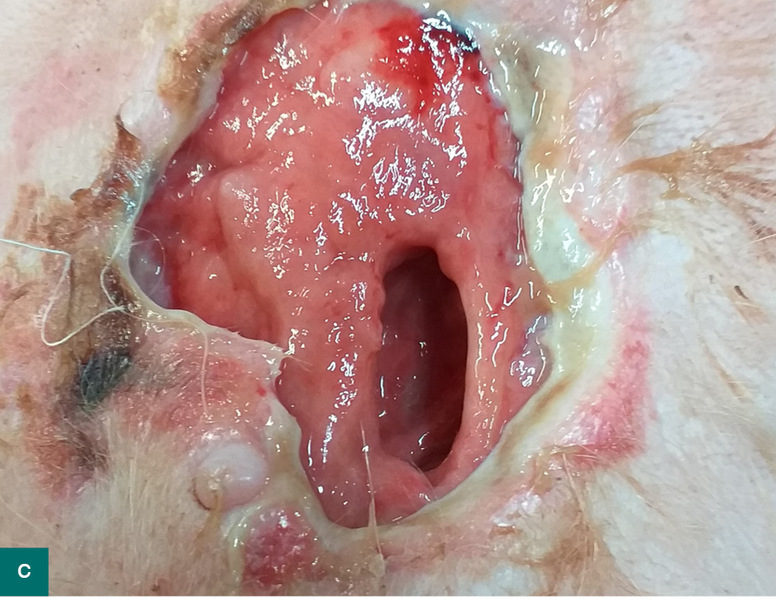
Właścicielka Soni, sterylizowanej dwuletniej kotki europejskiej o masie 3,5 kg, usłyszała w sąsiednim pokoju hałas, który najprawdopodobniej wynikał z upadku kota z szafy. Zwierzę było obolałe, słabo jadło, co skłoniło właścicielkę do wizyty u lekarza weterynarii. W badaniu klinicznym stwierdzono wyraźną bolesność lewej strony szyi oraz podniesioną temperaturę ciała wynoszącą 39,6°C. Po wprowadzeniu meloksykamu kotka zaczęła zachowywać się normalnie. Dziesięć dni po wizycie właścicielka zauważyła zmianę obrysu szyi, a potem pojawienie się krwisto-ropnego wysięku. W badaniu klinicznym stwierdzono podwyższenie temperatury ciała do 40,1°C oraz obecność ropnia po lewej stronie szyi. W badaniu cytologicznym wydzieliny widoczne były zdegenerowane neutrofile z aktywną fagocytozą ziarniaków.
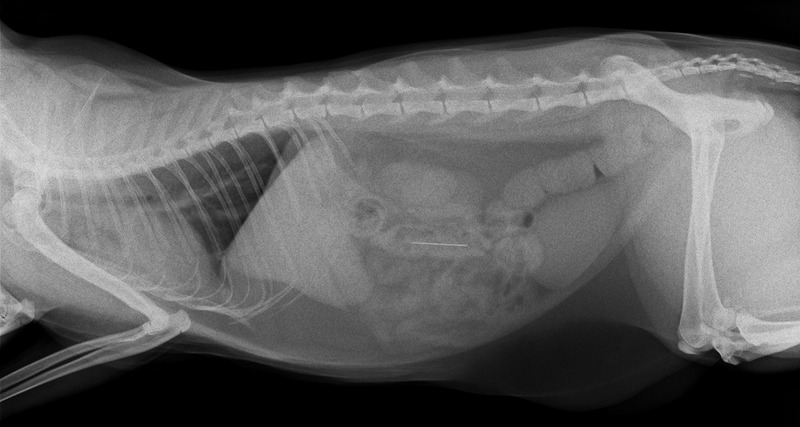
Zalecono odkażanie jamy ropnia oraz doustne podawanie klindamycyny w syropie raz dziennie. Ropień zagoił się w ciągu siedmiu dni, na szyi pozostało niewielkie zgrubienie. Kot czuł się dobrze. Po trzech tygodniach właścicielka zauważyła, że zmiana na szyi znów zaczęła się powiększać, przy czym samopoczucie zwierzęcia było dobre. W badaniu klinicznym wyczuwalne było twarde, niechełbocące zgrubienie w okolicy lewego kąta żuchwy. Z powodu niechęci kota do wszelkich badań dalsze kroki diagnostyczne były wykonywane w sedacji. Stwierdzono niemożność pełnego rozwarcia jamy ustnej oraz obecność ciała obcego wklinowanego poprzecznie między nasadą języka a krtanią. W badaniu RTG potwierdzono obecność igły. Ciało obce udało się usunąć przez jamę ustną – była to igła z nitką. Co ciekawe, igła miała tępe oba końce. Kot po zabiegu czuł się dobrze i wrócił do pełni zdrowia. Właścicielka, odbierając zwierzę, powiedziała, że przy szafie, z której kotka najwyraźniej spadła, stoi szafka z igielnikiem.
Omówienie
Jak ilustrują opisane wyżej przypadki, połknięcie przez zwierzę ciała obcego może powodować różnorodne objawy lub nie powodować ich wcale. Zaburzenia mogą pojawiać się zaraz po połknięciu ciała obcego i wynikać z drażnienia przewodu pokarmowego lub wystąpić dopiero po dłuższym czasie jako efekt perforacji przewodu pokarmowego albo stanu zapalnego penetrowanego miejsca. Jedna z publikacji wskazywała, że najczęstszą lokalizacją (około 50%), w której dochodzi do zaklinowania się ciała obcego, jest początkowa część przewodu pokarmowego (przełyk – na wysokości wejścia do klatki piersiowej, u podstawy serca, w okolicy przepony, lub żołądek), następnie (około 30% przypadków) okolica ustno-gardłowa, a lokalizacja w jelicie cienkim i grubym dotyczy tylko około 20% pacjentów. Przypadki z perforacją przewodu pokarmowego obejmowały 17% zwierząt.
Najczęstszym miejscem perforacji jest okolica ustno-gardłowa (okolice przedsionka przełyku), następnie przełyk (w jego szyjnej części i na wysokości wpustu klatki piersiowej) oraz żołądek. Perforacje dalszych części przewodu pokarmowego były obserwowane rzadko. W literaturze weterynaryjnej pojawiają się opisy przypadków ciał obcych o ostrych końcach (igły, wykałaczki, patyki, kości, haczyki na ryby), które zostały połknięte, a zawędrowały do odległych lokalizacji, m.in. do wątroby, gruczołu krokowego, pnia mózgu bądź oskrzeli.