Obrzęk płuc
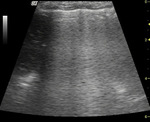
Artefakty linii B powstają w wyniku obecności płynu pod opłucną płucną. Świadczą o zmianach śródmiąższowo-pęcherzykowych, takich jak obrzęk płuc (obraz „mokrego płuca”), i są powszechne u chorych z ostrą niewydolnością oddechową, z przewlekłą niewydolnością krążenia lub chorobą śródmiąższową płuc (ryc. 5) (4, 5, 7).
Wodopiersie
W przypadku obecności wolnego płynu w jamie opłucnej, badanie ultrasonograficzne staje się podstawą w ocenie chorób narządów klatki piersiowej. Średnia i duża ilość płynu bardzo ułatwia przeprowadzenie badania, gdyż tworzy okno akustyczne, przesuwa wypełnione gazem płuca, umożliwiając zobrazowanie ewentualnych procesów chorobowych dotyczących opłucnej, a nawet samego płuca.
W badaniu ultrasonograficznym płyn w jamie opłucnej jest widoczny jako ograniczony, bezechowy lub echogeniczny obszar pomiędzy dwiema blaszkami opłucnowymi. Cechy ultrasonograficzne płynu często umożliwiają zróżnicowanie jego charakteru (8).
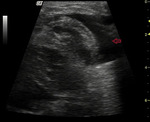
Duża ilość bezechowego płynu najczęściej jest wynikiem niewydolności krążenia. W przypadku przewlekłej niewydolności serca w bezechowym płynie mogą się pojawić elementy włóknika w postaci echowych nitkowatych struktur (ryc. 6).
Płyn hipoechogeniczny może sugerować obecność chłonki. Płyn hipo- lub hiperechogeniczny może pojawić się w procesach zapalnych. Często w wysięku można również uwidocznić wyraźne echa wewnętrzne odpowiadające masom komórkowym i elementom włóknika. Płyn (wysięk) powstały przy nowotworach złośliwych zazwyczaj staje się hiperechogeniczny, z obecnością bogatych ech wewnętrznych. Jednak w przypadku ucisku guza na sąsiadujące naczynia, obraz płynu nie musi być hiperechogeniczny, a może być bezechowy, jak ma to miejsce w niewydolności krążenia.
Choroby opłucnej
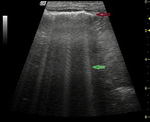
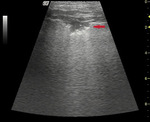
Pogrubienie i nieregularna powierzchnia opłucnej świadczą najczęściej o chorobie zapalnej lub nowotworowej. W zapaleniu opłucnej, prócz pogrubienia ściany, obecna jest również niewielka ilość płynu w jamie opłucnej. W chorobach nowotworowych prócz zgrubienia opłucnej może pojawić się wysięk z obecnością nitek włóknika. W przypadku drobnych zmian nowotworowych, w wyniku zaburzenia odbić fal na opłucnej, powstaje artefakt, tzw. „ogon komety” (ryc. 7), lub w badaniu widoczne są małe hipoechogeniczne zmiany na powierzchni opłucnej płucnej (ryc. 8).
Przy urazach klatki piersiowej należy ocenić ciągłość powierzchni opłucnej. Jeżeli ciągłość opłucnej jest przerwana, a w jamie opłucnej uwidoczniono obecność wolnego płynu, obraz taki świadczy o ranie penetrującej do klatki piersiowej.
Badanie ultrasonograficzne opłucnej może być również decydujące w różnicowaniu ogniskowych zmian opłucnej od zmian powierzchownych w miąższu. Zmiany nieporuszające się w trakcie oddechu pacjenta pochodzą z opłucnej ściennej, a te, które wykazują ruchomość, powstały w miąższu płuc.
Nowotwory płuc
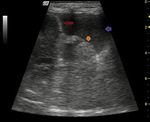
Badanie ultrasonograficzne jest dobrą metodą diagnostyczną w ocenie zmian ogniskowych umiejscowionych w powierzchownych warstwach płuc. W przypadku zmian głębiej zlokalizowanych, badanie to może być w ogóle nieprzydatne diagnostycznie. Guzy umiejscowione w głębszych warstwach płuc mogą zostać uwidocznione tylko i wyłącznie wtedy, gdy są otoczone słabo powietrzną lub bezpowietrzną tkanką płucną, w innym przypadku są przysłonięte powietrzem i nie uwidaczniają się w badaniu. Zmiany nowotworowe płuc mogą przybierać różny obraz ultrasonograficzny, najczęściej jednak mają postać litych tworów o obniżonej echogeniczności (ryc. 9). W przypadku zmian nowotworowych z cechami martwicy, obraz może być bardziej złożony, w postaci zmian litych z obecnością ognisk płynowych. Ropnie z kolei mają obraz hipoechogenicznych zmian z obecnością obszarów płynowych i często bogatoechowych mas komórkowych. Często w ropniu można zaobserwować obecność gazu. Torebka ropnia może być zarówno cienka i gładka, jak i gruba i szorstka w przypadku ropni dawno powstałych (9).
Warto jednak pamiętać, że często odróżnienie mas nowotworowych od ropni, krwiaków, pseudoguzowatych uformowanych nitek fibryny może być trudne. W takich przypadkach ultrasonografia może ułatwić wykonanie biopsji celowanej w celu pobrania materiału do badania histopatologicznego.