Objawy najczęściej pojawiają się u kotów w średnim wieku, ale nie należy wykluczać kardiomiopatii przerostowej u osobników kilkumiesięcznych i zwierząt w podeszłym wieku. Pojawienie się objawów zależy od stopnia zaawansowania choroby. Koty z formą łagodną mogą żyć przez wiele lat bez jakichkolwiek objawów. Zdarzają się przypadki nagłej śmierci bez wcześniejszych oznak świadczących o kardiomiopatii. Niektóre osobniki wykazują osłabienie i wychudzenie, które nie są objawami patognomonicznymi dla tej jednostki chorobowej.
Nierzadko zdarza się przypadkowe wykrycie choroby w trakcie rutynowej wizyty zwierzęcia w gabinecie. Zazwyczaj właściciel pojawia się w gabinecie z kotem, u którego nagle wystąpiła duszność. Lekarz badający pacjenta stwierdza często szmery sercowe, arytmię, galop serca (dodatkowy ton serca – S4), trzeszczenia nad polem płucnym, przytłumione tony serca.
Poza wyżej wymienionymi chory kot może prezentować objawy ostrej choroby zatorowo-zakrzepowej, kaszel (rzadko w porównaniu z psami), sinicę. Nagły początek choroby zatorowo-zakrzepowej objawia się silnym bólem kończyn oraz ich porażeniem. Dodatkowo u chorego pacjenta mogą pojawiać się utraty przytomności powodowane tachykardią komorową, całkowitym blokiem serca, utrudnionym odpływem z lewej komory. Zaburzenia ukrwienia mózgu powodowane chorobą zatorowo-zakrzepową są najczęściej nierozpoznawane i objawiają się zmianami w postawie i epizodami utraty przytomności.
Rozpoznanie
Badania dodatkowe w postaci RTG klatki piersiowej, EKG, USG serca mogą nasuwać podejrzenie kardiomiopatii przerostowej, która wcześniej nie dawała objawów klinicznych.
W badaniu EKG widoczne są zaburzenia, które nie są swoiste dla kardiomiopatii przerostowej. Obserwuje się odchylenie osi serca w lewo, P mitrale, P pulmonale, wysokie załamki R, poszerzenie zespołów QRS, zaburzenia przewodnictwa w postaci bloku przedniej gałązki lewej odnogi pęczka Hisa, arytmię w postaci migotania przedsionków. Każdy z tych objawów może występować osobno.
Badanie RTG uwidacznia najczęściej powiększenie lewego przedsionka i lewej komory serca, zastój płucny, obrzęk płuc. W projekcji brzuszno-grzbietowej serce przybiera postać tzw. serca walentynkowego. Częste są również przypadki obecności płynu przesiękowego w jamie opłucnej. Płyn w worku osierdziowym pojawia się rzadziej (w mniej więcej 25% przypadków).
Najbardziej wiarygodną i podstawową metodą wykrywania kardiomiopatii przerostowej jest badanie USG serca. Badanie to pozwala na odróżnienie HCM od kardiomiopatii rozstrzeniowej (DCM). W badaniu widoczne jest najczęściej pogrubienie ściany lewej komory oraz powiększenie lewego przedsionka. Przerost może dotyczyć całej komory, ale znane są również przypadki fragmentarycznego pogrubienia mięśnia komory, stąd potrzeba bardzo dokładnego badania.
Wykonuje się badanie w projekcji dwuwymiarowej (2D) oraz jednowymiarowej (M-mode). To ostatnie przeprowadza się standardowo tuż poniżej linii zastawki mitralnej. W przypadku podejrzenia kardiomiopatii przerostowej badanie musi być wykonane w kilku miejscach, począwszy od zastawki dwudzielnej w kierunku koniuszka serca.
Leczenie
Leczenie kardiomiopatii przerostowej różni się od sposobu postępowania w przypadku kardiomiopatii rozstrzeniowej. HCM to dysfunkcja rozkurczowa mięśnia komory, natomiast DCM charakteryzuje się dysfunkcją skurczową.
Leczenie ma na celu zmniejszenie ciśnienia końcoworozkurczowego, zlikwidowanie lub zminimalizowanie arytmii, poprawę natlenienia mięśnia sercowego oraz zapobieganie obrzękowi płuc i powstawaniu zakrzepów. Nie istnieje standardowy sposób leczenia tej jednostki chorobowej. Do każdego przypadku należy podchodzić indywidualnie, ponieważ nie wszystkie zaburzenia występują jednocześnie. Dlatego powinno się wykonać szereg badań w celu dokładnego rozpoznania.
Kontrowersyjne jest leczenie kotów w bezobjawowej fazie choroby. W przypadku stwierdzenia zmian zaawansowanych, leczenie kotów z kardiomiopatią przerostową obejmuje stosowanie beta-blokerów (najczęściej atenolol w dawce 6,25-12,5 mg/kg co 24 godziny, blokerów kanałów wapniowych (diltiazem w dawce 1-2,5 mg/kg p.o. co 8 godzin), środków moczopędnych, inhibitorów konwertazy angiotensyny, środków zapobiegających powstawaniu zakrzepów (kwas acetylosalicylowy 25 mg/kg co 3 dni, klopidogrel 18,75 mg dziennie na kota – dotyczy leczenia długoterminowego i zapobiegania powstawaniu zakrzepów).
Włączenie do leczenia wyżej wymienionych leków jest zależne od stanu pacjenta, który trafia do lekarza weterynarii. Jak wspomniano wcześniej, nie istnieje standardowy schemat leczenia kardiomiopatii przerostowej.
Opis przypadku
Do Kliniki Zwierząt Domowych w Szczecinie trafił kot rasy maine coon w wieku 4 lat (ryc. 1 i 2). Właściciele zdecydowali się na konsultację, ponieważ lekarz weterynarii opiekujący się ich zwierzęciem stwierdził nieprawidłową pracę mięśnia sercowego. Z wywiadu ustalono, że kot już od samego początku nie rozwijał się prawidłowo. Było to łatwe do zaobserwowania, tym bardziej że w domu mieszkał jeszcze inny kot tej samej rasy, który zdecydowanie przodował pod względem wielkości ciała, apetytu i ruchliwości. U chorego pacjenta często dochodziło do wymiotów i biegunek.
W badaniu klinicznym stwierdzono wychudzenie, matową, nastroszoną sierść, prawidłową temperaturę wewnętrzną ciała. Śluzówki i spojówki były barwy jasnoróżowej. Tętno było słabo wyczuwalne, ale jednakowe na obu tętnicach udowych.
W badaniu stetoskopem stwierdzono stłumienie tonów, arytmię, przyspieszenie pracy serca, szmer skurczowy po lewej stronie klatki piersiowej w strefie odsłuchu zastawki mitralnej.
Zdecydowano się na pobranie krwi do badania morfologicznego (tab. I) i biochemicznego (tab. II). W związku z nierytmiczną pracą mięśnia sercowego wykonano badanie elektrokardiograficzne. Na podstawie wydruku stwierdzono częstotliwość skurczu komór około 190/ /min, migotanie przedsionków (AF – atrial fibrilation), zwiększoną amplitudę załamków R (2,3 mV) (ryc. 3) oraz cechy obecności płynu w worku osierdziowym.
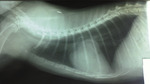
Wykonano również badanie radiologiczne klatki piersiowej w projekcji bocznej i grzbietowo-brzusznej (ryc. 4 i 5). Na podstawie wykonanych zdjęć stwierdzono dużego stopnia powiększenie sylwetki serca o kulistym kształcie w obu projekcjach. Taki wynik badania mógł wskazywać na obecność hydropericardium. Aby potwierdzić podejrzenie, wykonano jeszcze badanie ultrasonograficzne serca. Zaobserwowano płyn w worku osierdziowym, znaczne powiększenie lewego przedsionka oraz przerost koncentryczny lewej komory. Grubość mięśnia wolnej ściany lewej komory w skurczu wynosiła 9 mm. W oparciu o wynik badania ultrasonograficznego ustalono rozpoznanie – kardiomiopatia przerostowa zaawansowana. Przystąpiono do leczenia.