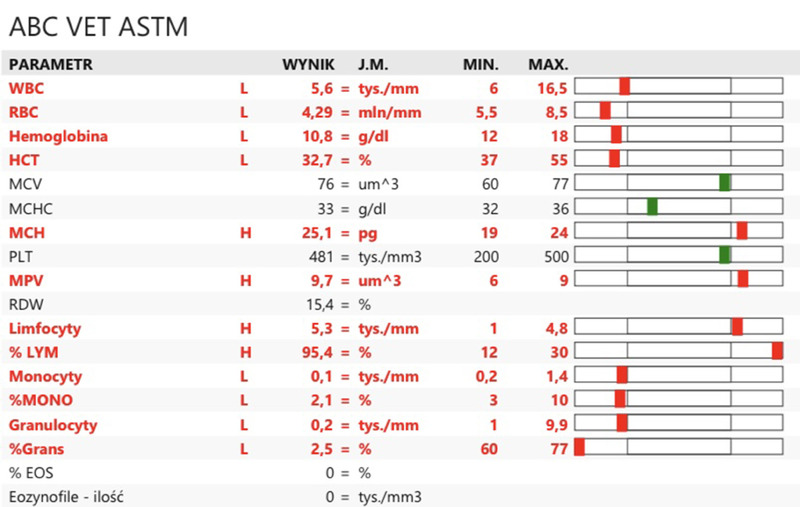
Jedenaście dni po odstawieniu Malarone parametry czerwonokrwinkowe wykazywały nadal tendencję wzrostową i widoczny był dalszy spadek parametrów wątrobowych (ryc. 6), ale w erytrocytach zaobserwowano ponownie B. gibsoni (0-1 wpw). W związku z tym do leczenia wprowadzono doksycyklinę oraz azytromycynę (schemat 2).
W kolejnych badaniach widoczne były ciągły spadek wartości hematokrytu przy obecności retikulocytów i erytroblastów wskazującej na regenerację oraz pasożyty w dużo większej ilości niż poprzednio. Ze względu na pogarszające się wyniki czerwonokrwinkowe zmieniono schemat leczenia – użyto doksycykliny, metronidazolu i klindamycyny (schemat 3). W związku z bardzo niskimi wartościami HCT (7,8%, norma 37-55) (ryc. 7) przetoczono krew pełną zgodną grupowo – DEA 1 dodatni.
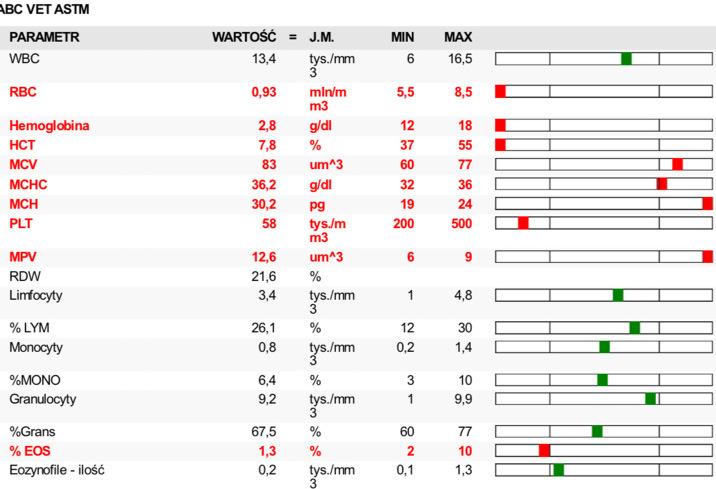
Kolejne badania wykonywane co dwa dni wykazywały wzrost parametrów czerwonokrwinkowych i zmniejszanie się liczby piroplazm w erytrocytach, aż do ich całkowitego zniknięcia. Jednocześnie parametry wątrobowe wracały do normy. Właściciel nie zgłaszał niepokojących objawów, pies był coraz aktywniejszy, apetyt powrócił, pacjent wypróżniał się bez kłopotów. Po miesiącu takiego leczenia oraz osiągnięciu czerwonokrwinkowych wartości referencyjnych utrzymujących się w kilku pomiarach badanie PCR w kierunku Babesia sp. dało wynik ujemny.
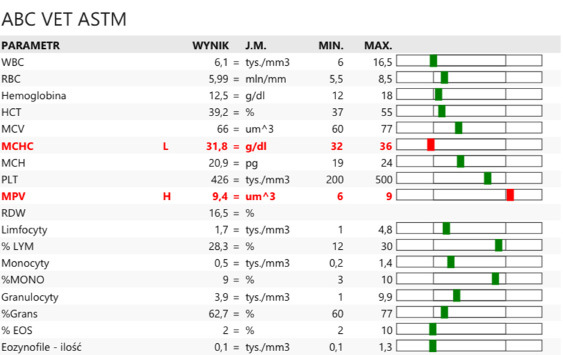
Zdecydowano o czternastodniowym utrzymaniu leków w kierunku Babesia, a następnie o ich odstawieniu. Wycofano steroidoterapię zgodnie z zasadami powolnego zmniejszania dawek, aż do całkowitego odstawienia leku. Ostatniego dnia leczenia, 20.07.2023, wykonano badanie USG oraz hematologiczne.
Parametry czerwonokrwinkowe znajdowały się w zakresie wartości referencyjnych, w rozmazie nie stwierdzono obecności B. gibsoni, parametry wątrobowe wróciły do normy z wyjątkiem ALT (100 IU, norma do 80 IU). W badaniu USG jamy brzusznej stwierdzono ogniska hiperechogeniczne w wątrobie mogące być pozostałością po zapaleniu.
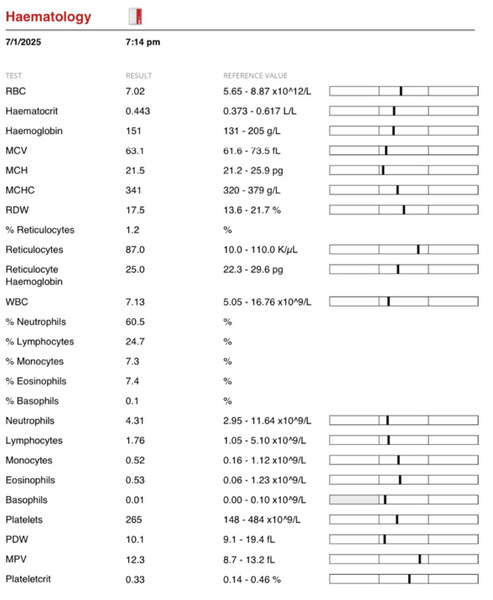
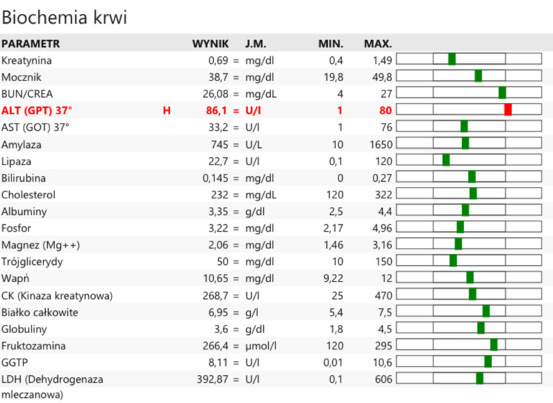
Samopoczucie Baliego oceniono jako dobre, właściciele nie zgłaszali niepokojących objawów. Po zakończeniu leczenia zalecono podawanie preparatu hepatoprotekcyjnego, regularne stosowanie ochrony przeciwko ektopasożytom i wizyty kontrolne co 2-3 miesiące. Na kolejnych wizytach nie stwierdzono nieprawidłowości klinicznych ani w badaniach krwi – morfologia w normie. W badaniu biochemicznym ALT nadal było nieznacznie podwyższone (100,2 U/I przy normie do 80 U/I), reszta parametrów i badań pozostawała bez zmian (ryc. 8). Ostatnia wizyta miała miejsce półtora roku po zakończeniu leczenia. Według właścicieli pies czuje się rewelacyjnie. W wynikach krwi nadal obserwowano nieznacznie podwyższony ALT (86,1 U/I przy normie 80 U/I), pozostałe wyniki były prawidłowe (ryc. 9, 10). Zalecono wykonywanie badania morfologii z rozmazem krwi nie rzadziej niż raz na pół roku oraz całoroczną profilaktykę przeciw ektopasożytom.
Podsumowanie
Leczenie Baliego trwało cztery miesiące ze zmianami stosowanych leków. Konieczność zmiany schematów leczenia psa świadczy o częściowej oporności Babesia spp. na leki lub ich połączenia. Szczególnie B. gibsoni wykazuje dużą oporność na leki, stąd też dostępnych jest wiele publikacji dotyczących możliwości leczenia z zastosowaniem różnych leków i czasu ich podawania.
Schematy stosowane u naszego pacjenta były oparte na doświadczeniach innych lekarzy [schemat 1 (5-7), schemat 2 (8), schemat 3 (9, 6)]. Terapię rozpoczęto od imidokarbu, Malarone i azytromycyny ze względu na największą liczbę dostępnych publikacji i badań świadczących o dużym stopniu wyleczalności pacjentów/redukcji parazytemii (5-7, 10). Niestety brak dostępnego samego atowakwonu zmusił nas do zastosowania preparatu Malarone – atowakwonu z chlorowodorkiem proguanilu, którego dodatek może powodować efekty uboczne w postaci problemów gastroenterologicznych, takich jak te, które wystąpiły u Baliego i spowodowały konieczność zmiany schematu leczenia.
Ze względu na stan kliniczny pacjenta zdecydowano o pozostawieniu azytromycyny 10 mg/kg m.c. dwa razy dziennie oraz dołączono doksycyklinę 10 mg/kg m.c. raz dziennie (schemat 2), która podczas badań klinicznych (V. Fercammen i wsp., 1996) wykazała całkowite zwalczenie pasożyta (11). W przypadku naszego pacjenta połączenie to spowodowało silne namnażanie się B. gibsoni i doprowadziło do bardzo dużego spadku hematokrytu, wymagającego przetoczenia krwi pełnej. Przykład ten idealnie obrazuje oporność szczepów B. gibsoni na leczenie. Dopiero schemat 3 – doksycyklina 10 mg/kg m.c. raz dziennie, klindamycyna 11 mg/kg m.c. dwa razy dziennie i metronidazol 15 mg/kg m.c. raz dziennie – ostatecznie doprowadził do wyleczenia Baliego. Połączenie to według danych literaturowych dawało obiecujące wyniki, osiągające nawet 79% wyleczalności (9, 6, 8, 12).
W publikacjach międzynarodowych można znaleźć inne metody leczenia niż przedstawione w artykule, m.in. diminazene aceturate (niedostępny w Polsce) (10, 13, 14), Buparvaquone z azytromycyną (8, 13, 14), doksycyklina z enrofloksacyną i metronidazolem (8), diminazene aceturate z doksycykliną (12), DMQDAs (6,7-dimethoxyquinazoline-2,4-diamines) (12), olejki eteryczne, takie jak Achillea millefolium, Eugenia caryophyllus oraz Citrus grandis (14), monoterapia różnymi antybiotykami, żadna z nich jednak samodzielnie nie doprowadziła do całkowitego wyeliminowania piroplazmy i wyzdrowienia pacjenta (9, 15). Problem leczenia babeszjozy wywołanej przez B. gibsoni wydaje się cały czas nierozwiązany, co pokazuje dokładnie nasz przypadek kliniczny.
W naszym przypadku należy wziąć pod uwagę, że nie tylko babeszjoza była problemem, ale też wtórnie do obecności pasożyta pojawiła się niedokrwistość tła immunologicznego (IMHA). Zarażenie pasożytnicze spowodowało ogólnoustrojową odpowiedź zapalną, która jest uważana za główny aspekt patofizjologii babeszjozy u psów i przyczynia się do różnych objawów klinicznych. Cytokiny, które są odpowiedzialne za moderowanie i regulację wszystkich aspektów odpowiedzi immunologicznej na zakażenie, odgrywają ważną rolę w wywoływaniu uogólnionego stanu zapalnego. Wzrost wiązania IgG przez błony komórkowe krwinek czerwonych u chorych psów doprowadza do erytrofagocytozy dużego stopnia, w wyniku której może dojść do ostrej niedokrwistości, mimo niskiej parazytemii. Jedyną zidentyfikowaną cytokiną związaną z zarażeniem B. canis jest czynnik martwicy nowotworu alfa (TNF-α), który stwierdzono w wyższych stężeniach u psów z większą parazytemią obwodową i cięższą postacią choroby (8). U pacjentów średnio i słabo reagujących na leczenie przeciwpasożytnicze zalecono podawanie prednizonu 2 mg/kg m.c. co 24 godziny, podzielonego na dwie dawki, zawsze z lekiem gastro- i hepatoprotekcyjnym.
U Baliego z uwagi na leczenie zarówno babeszjozy, jak i IMHA ważne było stałe monitorowanie pacjenta, z uwzględnieniem nie tylko kontrolnych morfologii, ale też parametrów wątrobowych oraz stanu klinicznego. Objawy kliniczne i powikłania są zależne od reakcji immunologicznej organizmu, a nie bezpośrednio od stopnia parazytemii. Najcięższe objawy występują u szczeniąt i psów poniżej drugiego roku życia (8). Zaliczamy do nich koagulopatie, IMHA, ostrą niewydolność nerek i wątroby razem z żółtaczką, zapalenie trzustki, niewydolność wielonarządową (8). Zostały udokumentowane przypadki skórnych powikłań pod postacią alopecji, łupieżu, krwotocznych plam na brzuchu, vasculitis, owrzodzeń w przestrzeni międzypalcowej, nadżerek i grudek na małżowinach usznych, nadmiernego rogowacenia opuszek palcowych, wzmożonej łamliwości pazurów, pododermatitis, martwicy kończyn (16, 17).
W badaniach przeprowadzonych u ponad 100 000 psów z 52 krajów i terytoriów świata 3,4% wykazało w badaniu PCR dodatni wynik w kierunku Babesia sp. Spośród nich Babesia gibsoni stanowiła 48,8% dodatnich wyników, B. canis 35,2% oraz B. vogeli 15,3% (18). W związku z powyższym należy spodziewać się coraz częstszych przypadków małych piroplazm w placówkach weterynaryjnych w Polsce. W rozmazie krwi B. gibsoni ze względu na swój wygląd i wielkość stanowi problem w rozpoznaniu przy użyciu standardowego barwienia rozmazu w gabinecie – słabo nasilona inwazja może zostać przeoczona. Dlatego w przypadku podejrzenia inwazji małych piroplazm ważne jest poszerzenie diagnostyki o badania laboratoryjne, takie jak PCR (polymerase chain reaction), IFAT (immunofluorescence antibody test), ELISA (enzyme-linked immunosorbent assay). W Polsce dostępne są testy screeningowe dla B. gibsoni oparte na metodzie immunochromatograficznej, które mogą ułatwić wstępne badania przy podejrzeniu inwazji bezpośrednio w gabinetach lekarsko-weterynaryjnych.
Leczenie inwazji B. gibsoni stanowi ogromny problem ze względu na brak konkretnego środka bójczego i konieczność stosowania różnych połączeń leków, z których żadne nie daje 100% gwarancji ozdrowienia. Niedawne badania pokazały, że są szczepy oporne na leczenie diminazenem czy terapię łączoną (9, 15). W Tajwanie zostały zbadane szczepy B. gibsoni naturalnie odporne na atowakwon (19). Czas terapii łączonej (metronidazol + doksycyklina + klindamycyna) jest różny w zależności od przypadku, a zakończenie leczenia powinno zawsze być uwarunkowane ujemnym wynikiem PCR.