U psów obraz kliniczny chorób wątroby jest zróżnicowany i nie zawsze towarzyszą mu żółtaczka, poliuria i polidypsja, powiększenie wątroby lub obrysu jamy brzusznej. Dlatego zarówno w chorobach wątroby wrodzonych, jak i nabytych, niezależnie od ich przebiegu – ostrego bądź przewlekłego, do ustalenia rozpoznania niezbędne jest wykonanie badań dodatkowych, w tym laboratoryjnych, obrazowych (ultrasonografia, RTG) i histopatologicznych (biopsja aspiracyjna cienkoigłowa, biopsja wątroby) (1). W diagnostyce laboratoryjnej chorób wątroby wykorzystywane są testy czynnościowe, do których zalicza się oznaczanie stężeń kwasów żółciowych, amoniaku, bilirubiny, białka całkowitego, albumin, cholesterolu i mocznika. Na ocenę stopnia uszkodzenia hepatocytów i komórek śródbłonka dróg żółciowych pozwala natomiast określenie aktywności enzymów komórkowych, takich jak transferazy, fosfatazy czy dehydrogenazy (tab. I) (1-3).
Summary
Liver function and enzymatic testing in selected canine liver diseases
Routine laboratory tests may suggest the presence of liver disease or impaired hepatic function. Types of hepatitides in dogs are distributed as follows: chronic hepatitis 51%, subacute hepatitis 21%, only 8% are acute hepatitides. The results of liver function tests (bilirubin, albumin, ammonia, bile acids, total protein or cholesterol serum concentration) and enzymatic activity of transaminases, phosphatases and γ glutamyltransferase constitute the laboratory profile used in the diagnosis of hepatic insufficiency. To confirm the diagnosis, an ultrasound or histopatologic (fine-needle biopsy) examination is sometimes performed.
Key words: canine, hepatitis, routine laboratory test
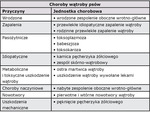
Do chorób wątroby najczęściej spotykanych w praktyce klinicznej u psów zaliczane są: przewlekłe idiopatyczne zapalenie wątroby, rodzinne przewlekłe zapalenie wątroby, niewydolność wątroby wywołana lekami, ostra martwica wątroby, wrodzone i nabyte zespolenie oboczne wrotno-główne oraz pierwotne i wtórne nowotwory wątroby (tab. II) (2, 3). Zapalenie wątroby wytwórcze ziarniniakowe występuje u 5% psów z zapaleniem wątroby, zrazikowe rozwarstwiające u 3%, podczas gdy w 12% przypadków forma zapalenia pozostaje nierozpoznana. Niewydolność wątroby w ponad 51% przypadków ma przebieg przewlekły, w 21% przypadków podostry, a jedynie w mniej więcej 8% przypadków ostry (4).
Ostra niewydolność wątroby
Do rozwoju ostrej niewydolności wątroby (ONW) dochodzi, gdy uszkodzeniu ulega ponad 80% narządu. Najczęstszą przyczyną jest ostra martwica spowodowana działaniem leków (sulfonamidy z trimetoprimem, karprofen, prymidon, mebendazol, ketokonazol, halotan), czynników zakaźnych (herpeswirus, Leptospira spp., Babesia canis, adenowirus psów typ 1) oraz będąca skutkiem zaostrzenia się przewlekłych procesów chorobowych w obrębie narządu (1, 2). Objawy kliniczne ONW nie są swoiste i nie zawsze towarzyszy jej żółtaczka. Najczęściej obserwowana jest nagła utrata apetytu, apatia, wymioty, czasem w badaniu palpacyjnym jamy brzusznej stwierdzane jest powiększenie wątroby. Przy zaostrzeniu procesu przewlekłego mogą wystąpić objawy wyniszczenia organizmu, stwierdzane bywa także wodobrzusze (2, 5).
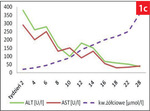
Zażółcenie błon śluzowych i skóry obserwowane jest, gdy stężenie bilirubiny w surowicy przekroczy 2 mg/dl. Na skutek silnej niewydolności narządu często dochodzi do gwałtownego wzrostu stężenia amoniaku we krwi, co wywołuje encefalopatię wątrobową. Dobrym wskaźnikiem ONW u psów jest stężenie kwasów żółciowych, które wzrasta jeszcze przed pojawieniem się żółtaczki. W martwicy ogniskowej jednak stężenie kwasów żółciowych, zarówno po 12-godzinnej głodówce, jak i w 2 godziny po karmieniu, jest prawidłowe (poniżej 2,5 µmol/l). Dopiero w masywnej martwicy narządu wyniki obu oznaczeń kwasów żółciowych mogą być podwyższone (powyżej 20 µmol/l) (2, 3, 6).
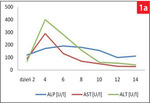
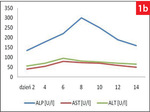
Na skutek uszkodzenia hepatocytów dochodzi do uwolnienia wewnątrzkomórkowych enzymów cytoplazmatycznych, tj. aminotransferazy alaninowej (ALT) i asparaginianowej (AST-1), a przy ciężkim uszkodzeniu komórek również enzymów mitochondrialnych (AST-2). Proporcje między frakcją cytoplazmatyczną a mitochondrialną AST są jak 1 : 4. Gdy jednocześnie wzmaga się ucisk na przewody żółciowe, wzrasta aktywność γ-glutamylotransferazy (GGT) i fosfatazy zasadowej (ALP), które są enzymami integralnie związanymi z błonami komórkowymi. W przebiegu ONW stwierdzany jest wzrost aktywności ALT i AST, nawet 30-krotnie powyżej górnej granicy wartości referencyjnych. Wyniki aktywności AST przewyższają aktywność ALT, a podwyższone wartości obu enzymów utrzymują się przez kilka do kilkunastu dni, w zależności od zasięgu uszkodzenia hepatocytów i postępu choroby (ryc. 1). Zawsze jednak aktywność ALT, z powodu dłuższego okresu półtrwania tego enzymu, jest dłużej podwyższona niż AST (1, 2, 7). Jak dotąd nie została wykazana korelacja między stopniem uszkodzenia narządu a wzrostem aktywności aminotransferaz. W ciężkiej martwicy wątroby aktywność ALT i AST wzrasta gwałtownie, co jest wynikiem głównie uszkodzenia hepatocytów, a aktywność GGT i ALP jest tylko nieznacznie podwyższona. Podczas leczenia pacjenta, w kolejnych badaniach przy prawidłowej regeneracji hepatocytów dochodzi do szybszego powrotu do normy ALT, a wolniejszego AST. Gdy aktywność ALT obniża się o ponad połowę co 3 dni (okres półtrwania 2,5 dnia), świadczy to o prawidłowej regeneracji hepatocytów (2).
Bardzo czułym (92%) wskaźnikiem martwicy komórek wątroby jest wzrost aktywności enzymu mitochondrialnego dehydrogenazy glutaminianowej (GLDH). Zakres wartości referencyjnych dla psa wynosi 0-9 U/l. Nie jest to jednak rutynowo wykonywane oznaczenie ze względu na trudności metodyczne (przechowywanie materiału w temperaturze 4°C, ograniczona dostępność substratu do reakcji u poszczególnych producentów) (8). Innym wartym badania enzymem cyklu mocznikowego jest arginaza (ARG), której aktywność u psa powinna wahać się w zakresie 0-9 U/l. Jej wysoka wartość diagnostyczna wynika z krótkiego okresu półtrwania (1,5 godziny), dzięki czemu może być wykorzystana jako czuły wskaźnik prognostyczny w terapii ONW (2, 6, 7).
Dodatkowo u pacjentów z ONW mogą być obserwowane zaburzenia krzepnięcia będące wynikiem zahamowanej syntezy czynników krzepnięcia. Najczęściej w wywiadzie uzyskiwane są informacje o smolistym kale. Wydłużeniu ulega czas protrombinowy (PT) i czas częściowej tromboplastyny po aktywacji (APTT). W badaniu hematologicznym, gdy występują silne krwawienia, widoczna jest niedokrwistość, przy jednocześnie podwyższonej liczbie leukocytów. Ważnym i niekorzystnym wskaźnikiem prognostycznym u pacjentów z ONW jest pojawienie się małopłytkowości z towarzyszącą jej trombopatią, która jest wynikiem wysokiego stężenia amoniaku. W rozpoznawaniu ONW zalecane jest również wykonanie badania ogólnego moczu, w którym wykrywana jest bilirubina oraz kryształy tyrozyny i cystyny, będące wskaźnikami silnego toksycznego uszkodzenia wątroby (1, 2, 9).
Niezwykle pomocne w różnicowaniu ONW od przewlekłej niewydolności wątroby w fazie zaostrzenia jest zastosowanie technik obrazowych, ze szczególnym uwzględnieniem badania ultrasonograficznego, w którym dokładnej ocenie zostaje poddana wielkość narządu, zmiany w budowie miąższu i pęcherzyka żółciowego oraz układu naczyniowego narządu (1, 2).
Uszkodzenie wątroby wywołane lekami
Długotrwałe stosowanie leków przeciwdrgawkowych, glikokortykosteroidów (GKS) lub leków przeciwpasożytniczych bardzo często prowadzi do przewlekłej niewydolności wątroby. W niektórych przypadkach jednak reakcja na zastosowany lek może mieć charakter ostrej niewydolności wątroby i prowadzić do śmierci pacjenta.
Terapia lekami przeciwpadaczkowymi (prymidon, fenytoina, fenobarbital) trwająca ponad pół roku doprowadza u jednej piątej pacjentów do zmian w wątrobie. Z reguły ma miejsce obniżenie stężenia albumin i podwyższenie stężenia bilirubiny w surowicy. Najsilniejsze działanie hepatotoksyczne wykazuje prymidon podawany pojedynczo i w połączeniu z innymi lekami, a najbezpieczniejszy jest fenobarbital. Leczenie tymi preparatami prowadzi do podwyższenia aktywności enzymów wątrobowych, zwłaszcza ALP – 5-8-krotnie, i ALT – 2-4-krotnie, co jest skutkiem aktywacji enzymów mikrosomalnych (1). Jedynie aktywność GGT nie ulega zmianie. O trwałym uszkodzeniu hepatocytów świadczą wyniki ALT przekraczające ALP przy stężeniu fenobarbitalu w surowicy powyżej 40 µg/ml (2).
Na skutek długotrwałego podawania GKS aktywność ALP może wzrosnąć nawet 100-krotnie, co bezpośrednio wynika ze wzrostu aktywności izoenzymu CALP indukowanego poziomem glikokortykosteroidów, a nie jest skutkiem zastoju żółci. Izoenzym ten jest termostabilny (ALP termostabilna) i w 80-90% oporny na działanie 4,2 mM lewamizolu, co pozwala na oddzielenie go od frakcji kostnej (BALP) i wątrobowej (LALP). Oznaczenie aktywności CALP umożliwia ponadto rozpoznanie hiperadrenokortycyzmu (2, 5-7). Długotrwałe stosowanie GKS powoduje także wzrost aktywności GGT (6-10-krotnie) oraz 2-4-krotny wzrost aktywności ALT. Glikokortykosteroidy nie wpływają na zmianę stężenia kwasów żółciowych mierzoną zarówno na czczo, jak i po posiłku. Dane z wywiadu o stosowaniu GKS, powiększenie wątroby, poliuria, polidypsja i wzrost ALP w surowicy zazwyczaj wystarczają do ustalenia rozpoznania. Po przerwaniu terapii GKS wyniki aktywności ALP wracają do normy, jednak w czasie od kilku tygodni do nawet kilku miesięcy (1, 2, 10).
Do martwicy w ostrej niewydolności wątroby może doprowadzić również stosowanie leków przeciwpasożytniczych (mebendazol, oksybendazol i dietylkarbamazyna). Reakcję na nie cechuje zmienność osobnicza, ale z reguły dochodzi do gwałtownego pogorszenia stanu klinicznego pacjenta – apatii, braku apetytu, krwistych biegunek i żółtaczki. W badaniu laboratoryjnym wzrasta aktywność wszystkich enzymów wątrobowych. Najczęściej ten typ polekowego uszkodzenia wątroby występuje u dobermanów, a objawy kliniczne pojawiają się po mniej więcej miesiącu od podania preparatu (1, 2, 11).
W przypadku zdiagnozowania niewydolności wątroby na skutek stosowanych leków, zalecane jest – o ile jest to możliwe – odstawienie leku lub znaczne obniżenie jego dawki i monitorowanie aktywności ALT, która w ciągu tygodnia powinna obniżyć się o połowę (2).