Rak płaskonabłonkowy języka u kota – opis przypadku
lek. wet. Michał Wąsowicz1
lek. wet. Karolina Barszcz1
lek. dent. Maciej Cićkiewicz2
dr n. wet. Katarzyna Olbrych1
dr n. wet. Barbara Osińska3
dr hab. prof. nadzw. SGGW Marta Kupczyńska1
Rak płaskonabłonkowy (SCC) jest bardzo złośliwym, szybko rosnącym nowotworem, naciekającym okoliczne tkanki, powodującym znaczne uszkodzenia struktur anatomicznych. W obrazie makroskopowym zmiana przyjmuje charakter nieregularnego rozrostu. SCC występuje częściej u starszych osobników (w wieku 10-12 lat). Stwierdza się brak predylekcji płciowej i rasowej. Może obejmować błony śluzowe jamy ustnej (dziąsła, język, policzki, wargi) oraz struktury kostne (szczęka, żuchwa). Praca jest opisem klinicznym przypadku raka płaskonabłonkowego języka, którego zdiagnozowano u 13-letniego kota europejskiego.
Summary
Squamous cell carcinoma of tongue in European cat (Felis silvestris f. catus) – case study
Squamous cell carcinoma (SCC) is a particularly aggressive and fast developing tumour that infiltrates surrounding tissues causing significant injuries to anatomical structures. Macroscopically, the lesion presents as an irregular area of hyperplasia. SCC occurs mostly in older individuals (10-12 years old). No sex or breed predilection has been determined. SCC can develop in the oral mucosa (of the gums, tongue, cheeks, or lips) and bony structures (jaws). The case study is a clinical description of a squamous cell carcinoma lesion of the tongue diagnosed in a 13-year-old European cat.
Key words: squamous cell carcinoma, oral cavity, European cat
Według danych literaturowych SCC jest najczęściej występującym nowotworem, obejmującym 60-70% wszelkich zmian rozrostowych. Złośliwe nowotwory jamy ustnej kotów stanowią 3% wszystkich nowotworów u tego gatunku. Należą do nich: rak płaskonabłonkowy (squamous cell carcinoma), brodawczak (papilloma), mięsak prążkowanokomórkowy (rhabdomyosarcoma), włókniakomięsak (fibrosarcoma), czerniak (melanoma), guz komórek ziarnistych (granular cell tumor), chłoniak (lymphoma), guz komórek tucznych (mastocytoma) (2, 3). Nowotwory jamy ustnej powstają zazwyczaj z raka przedinwazyjnego na drodze przemian dysplastycznych lub są guzami pierwotnie naciekającymi. Etiologia SCC nie została do końca określona. Przypuszcza się, że do jego powstania przyczyniają się czynniki środowiskowe oraz zakażenia wirusowe (wirus nabytego niedoboru immunologicznego kotów – Feline immunodeficiency virus, wirus białaczki kotów – Feline leukemia virus, wirus mięsaka kotów – Feline sarkoma virus, wirus brodawczaka – Papillomavirus). SCC występuje częściej u starszych osobników w wieku 10-12 lat (7). Stwierdza się brak predylekcji płciowej i rasowej. Może obejmować błony śluzowe jamy ustnej (dziąsła, język, policzki, wargi) oraz struktury kostne (szczęka, żuchwa) (4, 6).
SCC jest złośliwym, szybko rosnącym nowotworem, naciekającym okoliczne tkanki, powodującym znaczne uszkodzenia struktur anatomicznych. W obrazie makroskopowym zmiana przyjmuje charakter nieregularnego rozrostu. Dodatkowo obserwuje się zmiany w postaci owrzodzenia. Zmieniona nowotworowo tkanka jest krucha i często krwawi, co predysponuje do wtórnych zakażeń bakteryjnych. SCC jest nowotworem rzadko dającym przerzuty. W postępowaniu terapeutycznym hamuje się wzrost guza. U kotów rak płaskonabłonkowy rozwija się bardziej agresywnie niż u psów, stąd też rokowanie najczęściej jest niepomyślne. Natomiast u psów we wczesnym stadium rozwoju nowotworu postępowaniem z wyboru jest leczenie chirurgiczne. Wycięcie zmiany z zachowaniem szerokiego marginesu zdrowych tkanek prowadzi do wyleczenia. Zmiany lokalizujące się w tylnej części jamy ustnej właściwej są bardziej inwazyjne, dlatego rokowanie jest niepomyślne. W przypadku SCC dziąsła u kotów odsetek przeżyć jednorocznych wynosi 10-20%, u psów zaś 84% (1, 3).
Rak płaskonabłonkowy warg lub policzków częściej ulega owrzodzeniom, rzadziej ma charakter proliferacyjny. Dlatego zmiany te bardzo często są mylone z owrzodzeniami błony śluzowej. SCC wargi ma charakter mniej złośliwy niż rak języka, natomiast charakteryzuje się większą bolesnością.
W przypadku SCC języka, kiedy zmiana jest widoczna w badaniu klinicznym, na ogół obejmuje wszystkie warstwy języka.
Opis przypadku
Pacjent – kot rasy europejskiej krótkowłosej, samica w wieku 13 lat, o masie ciała 3,9 kg. W wywiadzie ustalono, że od momentu wystąpienia pierwszych objawów do czasu wizyty upłynęły 2 tygodnie. W tym czasie zaobserwowano nadmierne ślinienie, pogorszenie apetytu, niemożność pobierania wody oraz pokarmu miękkiego i suchego. W ciągu ostatniego miesiąca wystąpiły dwa incydenty wymiotów. Właściciel zignorował zdarzenia, uważając, że wynikały one z przekarmienia zwierzęcia lub obecności pilobezoarów.
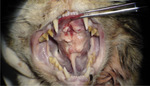
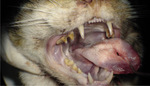
Badanie kliniczne wykazało temperaturę ciała 38,9°C, różowe błony śluzowe, czas kapilarny 1,5 sek., symetryczne powiększenie węzłów chłonnych żuchwowych oraz szyjnych powierzchownych. W obrębie jamy ustnej zaobserwowano obecność zalegającej śliny w obrębie kącików ust oraz wargi dolnej. W badaniu jamy ustnej u zwierzęcia w zachowanej świadomości stwierdzono zapalenie dziąseł drugiego stopnia, jak również obecność kamienia nazębnego trzeciego stopnia w obrębie przedtrzonowców i trzonowców łuku górnego oraz dolnego. Zaobserwowano miejscowe ogniska zapalne błony śluzowej przedsionka jamy ustnej oraz łuków podniebienno-językowych i podniebienno-gardłowych. Na powierzchni dogrzbietowej języka wzdłuż bruzdy pośrodkowej stwierdzono zaczerwienienie długości około 10 mm. W celu dokładnego badania jamy ustnej zwierzę poddano premedykacji. Do premedykacji użyto roztworu medetomidyny (Cepetor 1 mg/ml, CP-Pharma Handelsges) w dawce 0,08 ml/kg. W czasie badania jamy ustnej w obrębie brzusznej części języka zaobserwowano zmianę rozrostową wielkości 32 × 10 × 15 mm. Zmiana swoim zasięgiem obejmowała trzon i fragment wierzchołka języka oraz część wędzidełka języka (ryc. 1). Na powierzchni dogrzbietowej wierzchołka języka stwierdzono patologiczną przestrzeń wielkości 14 mm (ryc. 2). Tym samym możliwy był bezpośredni kontakt pomiędzy grzbietową i brzuszną stroną języka.
Właściciel nie wyraził zgody na zabieg chirurgiczny oraz farmakologiczne leczenie onkologiczne. Zaordynowano leczenie paliatywne z użyciem leków: kwas tolfenamowy (Tolfedine 4%, Vétoquinol Biowet) w dawce 0,4 ml/kg i roztwor cefaleksyny sodu w postaci zawiesiny olejowej (Ceporex Injection, Schering-Plough Animal Health) w dawce 0,05 ml/kg przez 14 dni. Ze względu na pogarszający się stan ogólny pacjenta podjęto decyzję o eutanazji. Za zgodą właściciela przeprowadzono badanie anatomopatologiczne zwłok.
Badanie anatomopatologiczne
W trakcie sekcji pobrano materiał do badań histopatologicznych. Z pobranych wycinków przygotowano bloczki parafinowe, z których wykonano rutynowo preparaty histopatologiczne. Preparat barwiono metodą przeglądową H–E.
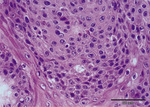
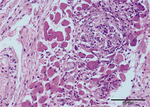
W obrazie histopatologicznym wycinków z okolicy wierzchołka języka stwierdzono obecność licznych, rozległych ognisk raka kolczystokomórkowego słabo zróżnicowanego. W części trzonowej języka pleomorficzne komórki nowotworowe tworzyły skupiska o charakterze gruczołowym (ryc. 3). Obserwowano ogniska naciekające ślinianki oraz nerwy (ryc. 4). Włókna mięśniowe zostały w znacznym stopniu uszkodzone przez naciekający nowotwór. Ogniskowo stwierdzono obecność martwicy oraz nacieki komórek zapalnych.
Leczenie
Rak płaskonabłonkowy należy do nowotworów radiowrażliwych. Radioterapia wykorzystywana jest w zaawansowanej chorobie nowotworowej, jak również w przypadku guzów nieoperacyjnych (3). W postaci językowej nie odnosi pożądanego efektu ze względu na silne działanie promieni uszkadzające tkanki. Proponowanym leczeniem z wyboru jest podawanie niesteroidowych leków przeciwzapalnych: piroksykamu w dawce 0,3 mg/kg p.o. raz dziennie (Feldene 0,02 g/ml, Pfizer) lub w połączeniu z mizoprostolem 3 µg/kg raz dziennie (Cytotec 0,2 mg, Pfizer) (5). Działanie piroksykamu polega głównie na hamowaniu cyklooksygenaz: konstytutywnej (COX-1), odpowiedzialnej za syntezę prostaglandyn spełniających funkcje fizjologiczne, i indukowalnej (COX-2), odpowiedzialnej za syntezę prostaglandyn prozapalnych w miejscu zapalenia. Model leczenia jest sposobem sprawdzonym i wykorzystywanym przez lekarzy onkologów, jednak procent przeżywalności pacjentów jest niski.