2. pozycja ciała, chód, na przykład sztywność odmóżdżeniowa (uszkodzenie pnia mózgu), sztywność odmóżdżkowa (uszkodzenie móżdżku), porażenia/niedowłady kończyn
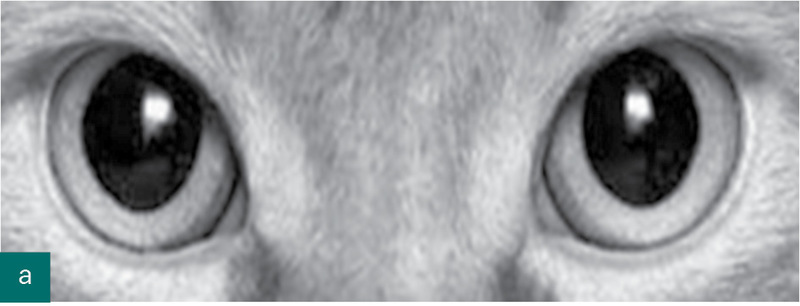
3. nerwy czaszkowe – badanie skupia się na ocenie źrenicy i jej wrażliwości (ryc. 1) (1, 10, 13, 27).
W zależności od stanu pacjenta badanie kliniczne może być pogłębione o badanie otoskopowe, m.in. w celu sprawdzenia integralności błony bębenkowej, stwierdzenia obecności płynu w zewnętrznym przewodzie słuchowym (na przykład urazy podstawy czaszki), krwi w jamie bębenkowej (haemotympanum, na przykład złamanie kości skroniowej). Aby wykryć krwawienie z twardówki, na przykład w krwotoku mózgowym i/lub oponowym, należy wykonać oftalmoskopię (13).
W przypadku urazów rdzenia kręgowego po przeprowadzeniu procedury ABC i ustabilizowaniu pacjenta należy ustalić obszar, w którym doszło do uszkodzenia. Analizując objawy i wyniki badania neurologicznego (na przykład porażenia, niedowłady kończyn, brak czucia głębokiego, objawy ze strony górnego i dolnego neuronu ruchowego), można w przybliżeniu ocenić neurolokalizację zmian. Dokładne poznanie miejsca i charakteru uszkodzenia rdzenia kręgowego możliwe jest dzięki wykorzystaniu technik obrazowania, na przykład rentgenografii (RTG), tomografii komputerowej (TK), rezonansu magnetycznego (RM) (30).
Leczenie
Leczenie urazowych uszkodzeń mózgu i rdzenia jest wciąż kontrowersyjne. Fundacja Brain Trauma Foundation (BTF) we współpracy z Amerykańskim Stowarzyszeniem Neurochirurgów ustaliła, że brak jest wystarczających danych, aby wprowadzić standaryzację leczenia TBI. Przyjęto jednak, że postępowanie z pacjentem po urazie powinno polegać na resuscytacji (przywróceniu krążenia oraz oddychania – jeśli trzeba) i szybkiej stabilizacji pacjenta zgodnie z pięcioma zasadami: normokapnia (prawidłowa zawartość dwutlenku węgla we krwi), normoksja (prawidłowe stężenie tlenu we krwi), normotensja (prawidłowe ciśnienie krwi), normotermia (prawidłowa temperatura wewnętrzna ciała) i normoglikemia (prawidłowe stężenie glukozy we krwi) (11, 27).
Postępowanie po urazach czaszkowych
W przypadku urazu czaszkowego procedurą ograniczającą wzrost ciśnienia wewnątrzczaszkowego jest ułożenie głowy i szyi pacjenta w pozycji uniesionej pod kątem 30 stopni względem ciała. Zapewnia to większy dopływ tętniczy do mózgu, a jednocześnie większy drenaż żylny (8). Należy jednak pilnować, aby w przypadku refluksu treść pokarmowa nie została zaaspirowana do dróg oddechowych. Trzeba także zwrócić uwagę, aby u zwierzęcia z TBI nie uciskać okolicy żył szyjnych, ponieważ prowadzi to do natychmiastowego wzrostu ciśnienia wewnątrzczaszkowego (13).
Płynoterapia
Głównym celem płynoterapii jest wyrównanie pourazowych zaburzeń krążenia krwi warunkujące prawidłowe dostarczenie lub usunięcie substancji do mózgu i z mózgu, utrzymanie osmolalności oraz ciśnienia krwi w naczyniach mózgowia. Wśród lekarzy wciąż powszechna jest obawa przed intensywną płynoterapią po urazie głowy. Wynika to prawdopodobnie z opinii, że może nasilać obrzęk mózgu. Obecne badania obalają tę teorię i stwierdzają, że stosowanie płynoterapii u pacjenta z uszkodzeniem mózgu jest korzystne, nawet jeśli stosuje się duże ilości krystaloidów (11). Zalecane jest stosowanie hipertonicznych roztworów soli lub koloidów (ryc. 2). Pozwalają one na szybki powrót do prawidłowej objętości i ciśnienia krwi przy jednoczesnym ograniczeniu objętości podawanego płynu (24, 27).

Stosowanie izotonicznych krystaloidów jest mniej skuteczne, ponieważ szybko przenikają do tkanki śródmiąższowej. W efekcie wymagają podania większej objętości, aby przywrócić objętość krwi. Izotoniczne krystaloidy mogą być stosowane w celu utrzymania prawidłowej diurezy po podaniu leków moczopędnych (na przykład mannitolu) oraz do zwalczania odwodnienia spowodowanego użyciem roztworów hipertonicznych. Przy silnej niedokrwistości u zwierząt z TBI zaleca się przetoczenie krwi pełnej lub koncentratu krwinek czerwonych, aby utrzymać hematokryt na poziomie 30%. Pozwala to zachować objętość krwi oraz zapobiec niedotlenieniu tkanek mózgu (13, 27).
Podawanie roztworów zawierających glukozę jest przeciwwskazane, ponieważ mogą nasilać rozwój kwasicy metabolicznej (28).
Tlenoterapia
Tlenoterapia powinna utrzymać ciśnienie parcjalne tlenu we krwi tętniczej (PaO2) na poziomie zbliżonym do normy, czyli 80 mmHg. Początkowo tlen można podawać zwierzęciu przez maskę, metodą flow-by, przez kołnierz Crowe’a, cewnik dotchawiczy. Tymi drogami dostarczany jest tlen o stężeniu 40%, przy szybkościach przepływu od 50 ml/kg/min (cewnik dotchawiczy) do 100 ml/kg/min. W razie konieczności pacjenta należy natychmiast intubować i stosować oddychanie wymuszone zgodnie z potrzebami wskazanymi w badaniu gazometrycznym krwi (11, 28).
Chociaż u ludzi i zwierząt z TBI zaleca się hiperwentylację, przy tej metodzie leczenia należy zachować szczególną ostrożność. Jak wykazały badania, spadek PaCO2 poniżej 30-35 mmHg wywołuje niekorzystne zmiany w nieuszkodzonych tkankach, takie jak zwężenie naczyń mózgowych, hamowanie enzymów i tworzenie wolnych rodników tlenowych (21).
Diuretyki osmotyczne – mannitol
Mannitol jest lekiem z wyboru stosowanym w TBI. Podany dożylnie, zwiększa ciśnienie osmotyczne, powodując przemieszczanie się wody z przedziałów zewnątrzkomórkowych i wewnątrzkomórkowych do naczyń. Sprzyja zatem obniżeniu ciśnienia śródczaszkowego poprzez zmniejszenie objętości wewnątrzczaszkowej (25). Ponadto mannitol zwiększa odruch skurczu naczyń krwionośnych. Odruch zwężenia naczyń pojawia się w ciągu kilku minut i jest szybszy niż efekt osmotyczny wywoływany przez mannitol (11, 24). Wielokrotne podawanie mannitolu przy wartościach osmolarności przekraczających 320 mOsm/l zwiększa diurezę i może prowadzić do odwodnienia, ogólnoustrojowego niedociśnienia, niedokrwienia i hiperkaliemii. Przy przedawkowaniu może również dochodzić do odwrócenia przepływu osmotycznego, nasilenia obrzęku i wzrostu ciśnienia wewnątrzczaszkowego (4).