Zrób FCEAI, gdy podejrzewasz CE
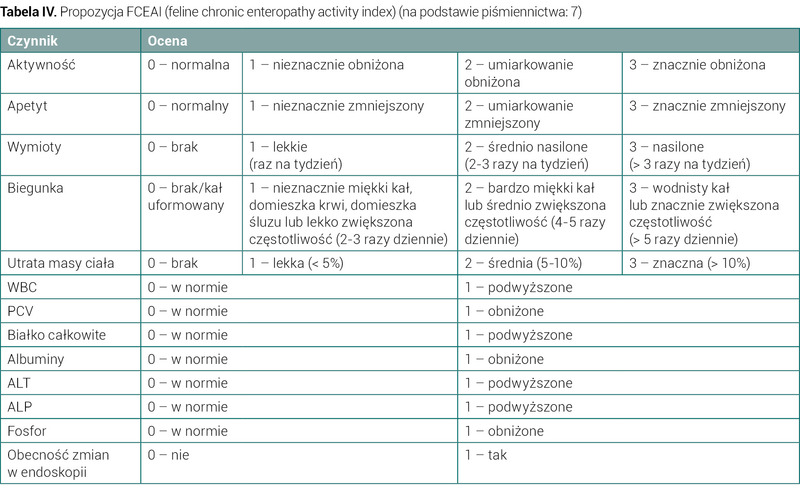
Podczas oceny skuteczności leczenia przewlekłych enteropatii (zarówno IBD, jak i FRE) można posiłkować się punktacją FCEAI (ang. feline chronic enteropathy activity index) (tab. IV). Wzrost lub spadek punktów jest proporcjonalny do stopnia reakcji zapalnej. Ocenie podlegają takie czynniki jak aktywność, apetyt, obecność objawów z przewodu pokarmowego, masa ciała, zmiany w obrazie endoskopowym oraz wyniki badań krwi, m.in. stężenie białka całkowitego, albumin, ALT, ALP, fosforu, WBC (7).
Indeks aktywności enteropatii może być również przydatny do oceny stopnia zaawansowania choroby podczas wstępnej diagnostyki. Ponieważ wykazano, że u kotów z CE podwyższone jest stężenie kalprotektyny w kale, naukowcy sugerują, że może być ona istotnym markerem związanym z aktywnością oraz stopniem zaawansowania choroby (4). Wykazano też, że istnieje korelacja pomiędzy stężeniem kalprotektyny a FCEAI, dlatego warto uwzględnić ją podczas oceny skuteczności leczenia.
Enteropatia eozynofilowa
Enteropatia eozynofilowa (EE, ang. eosinophilic enterocolitis) to stan, gdy lamina propria jelita jest nacieczona eozynofilami. Dość charakterystycznym zjawiskiem jest tutaj nacieczenie błony podśluzowej jelit oraz węzłów chłonnych krezkowych. W badaniu krwi u niektórych kotów z EE można wykryć eozynofilię. Enteropatia z towarzyszącym nacieczeniem eozynofilami może również współistnieć z zespołem hipereozynofilowym (HES, ang. hypereosinophilic syndrome). Należy o tym pamiętać, gdyż u tych kotów obserwuje się hepatomegalię, splenomegalię i limfadenopatię węzłów chłonnych obwodowych (5). Badanie ultrasonograficzne nie powinno się więc ograniczać wyłącznie do przewodu pokarmowego, a jeżeli takie wykonano, to po otrzymaniu wyniku badania histopatologicznego należałoby uzupełnić badanie obrazowe o pominięte elementy.
Początki IBD – przypadek kliniczny
Pacjentem był kot europejski krótkowłosy w wieku około drugiego roku życia, płci żeńskiej, sterylizowany, z natury agresywny i niewspółpracujący. Dłuższe procedury wymagały poddania zwierzęcia premedykacji. Kot był konsultowany przez różnych lekarzy, w różnych ZLZ. W dniu wizyty pacjent nie wykazywał objawów klinicznych ze strony przewodu pokarmowego. Według opiekuna zwierzę było aktywne, apetyt miało niezmieniony, mocz oddawało normalnie, kał był uformowany, częstość wypróżniania była w normie. Jedynym, co zaniepokoiło właścicielkę, było przyjmowanie pozycji odciążającej brzuch („sfinksa”) oraz od pewnego czasu spanie na boku.
Kilka miesięcy wcześniej pojawił się epizod wymiotów. Stwierdzono wówczas lekkie odwodnienie i bolesność przodobrzusza, w badaniu USG jamy brzusznej nie wykazano nieprawidłowości, a objawy chwilowo wycofały się po leczeniu objawowym. W gospodarstwie domowym żyło kilka kotów, lecz w żadnej kuwecie nie było luźnych stolców. W badaniu klinicznym w dniu wizyty nie zaobserwowano odchyleń, poza niewielkim dyskomfortem podczas omacywania przodobrzusza. Węzły chłonne dostępne do badania były niepowiększone. Zlecono badania krwi, które wykazały nieznaczną neutropenię, nieznaczną limfocytozę oraz lekko podwyższone stężenie potasu. Poza tym brak było odchyleń w badaniu morfologicznym i biochemicznym krwi, stężenie kwasu foliowego i witaminy B12 również było w normie. Wykonano USG jamy brzusznej, w którym stwierdzono nieznaczne powiększenie śledziony (o prawidłowej echostrukturze), lekkie pogrubienie jelita cienkiego (z zachowaną prawidłową echostrukturą) z odcinkową korugacją, limfadenopatię węzłów chłonnych biodrowych przyśrodkowych, żołądkowego, lędźwiowych, jelita czczego.
W ciągu kilku miesięcy podczas wizyt kontrolnych obejmujących badania krwi i USG jamy brzusznej obserwowano jedynie ww. zmiany w obrazie USG. Obraz kliniczny nie zmieniał się, kot nadal przyjmował nienaturalną pozycję. W tym czasie wykonano szereg badań, aby wykluczyć zakażenia jelitowe i pozajelitowe (FeLV, FIV, FeCoV, Campylobacter sp., Yersinia sp., Salmonella sp., enteropatogenne E. coli), przyczyny kardiologiczne, pasożytnicze (parazytologiczne badania kału/wymazów z prostnicy). Wszystkie wyniki badań były ujemne, lecz z uwagi na niepokojący obraz USG w pewnym momencie wprowadzono leczenie metronidazolem, po którym uzyskano nieznaczną poprawę w obrazie USG (tj. prawidłową wielkość śledziony, lecz dalej limfadenopatię węzłów chłonnych jelita czczego i żołądkowego oraz pogrubienie jelita cienkiego).
Kontrolne badanie USG ujawniło pogrubienie błony mięśniowej jelita cienkiego. Postawiono podejrzenie IBD i zalecono wykluczenie innych jednostek z grupy przewlekłych enteropatii. Niestety właściciel nie wyraził zgody na dalszą diagnostykę (na przykład endoskopię przewodu pokarmowego).
Na kolejne badanie USG kot został dostarczony mniej więcej po pół roku. Stwierdzono limfadenopatię węzłów chłonnych okrężniczego/jelita ślepego, jelita czczego, żołądkowego oraz pogrubienie ściany jelita czczego, jelita biodrowego (z pogrubieniem błony mięśniowej jelita czczego i biodrowego) oraz wzmocnienie echa tłuszczu w okolicy ujścia ślepo-biodrowo-okrężniczego). Badania kontrolne krwi wykazały ponadto podwyższone stężenie kwasu foliowego, co mogło wskazywać na dysbiozę, wdrożono więc probiotyk.
Podczas kolejnej wizyty kontrolnej okazało się, że kot traci masę ciała. Pacjent dalej nie wykazywał innych objawów klinicznych oprócz pojedynczego krótkotrwałego epizodu luźniejszego kału. W USG stwierdzono ponownie limfadenopatię limfocentrum krezkowego (dodatkowo węzły chłonne stały się niejednorodne), silne pogrubienie jelita biodrowego, odcinka ślepo-biodrowo-okrężniczego i jelita czczego (ze znacznym pogrubieniem błony mięśniowej we wszystkich tych odcinkach), a także nieznaczne pogrubienie okrężnicy oraz lekkie pogrubienie lewego płata trzustki z obniżeniem echogenności miąższu. Badania krwi wykazały ponadto eozynofilię i stężenie kobalaminy w niższej granicy normy. Kwas foliowy był tym razem w normie. Zalecono kontynuację probiotyku, dodatkowo suplementację kwasów omega, kobalaminy, komercyjną leczniczą dietę monoproteinową, profilaktykę przeciw kulom włosowym oraz prednizolon w połączeniu z metronidazolem, pod osłoną gastroprotektyku.
W kontrolnym badaniu po kilku tygodniach stwierdzono znaczną poprawę w obrazie klinicznym oraz badaniu obrazowym i wynikach badania krwi. USG jamy brzusznej wykazało jedynie podwyższoną echogenność błony śluzowej, lecz grubość ściany jelit na każdym odcinku była prawidłowa, a węzły chłonne były prawidłowe lub niedostępne do badania. Badanie krwi nie wykazało odchyleń, w tym w zakresie liczby eozynofili, która była w normie.
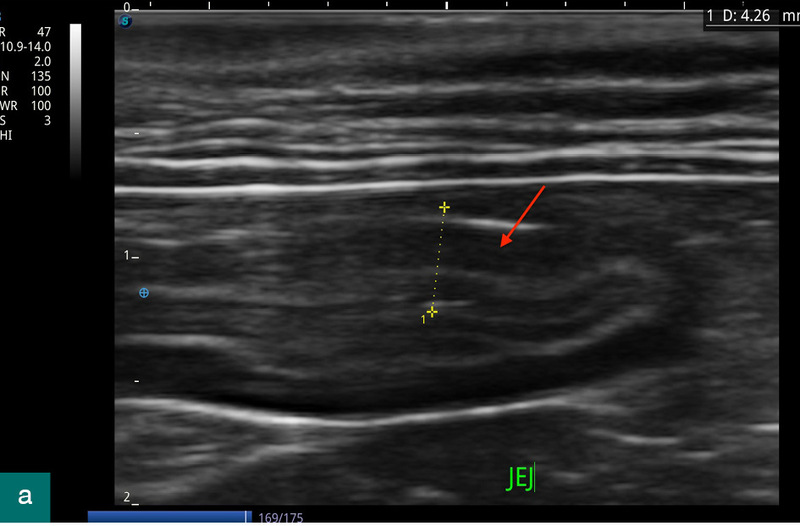
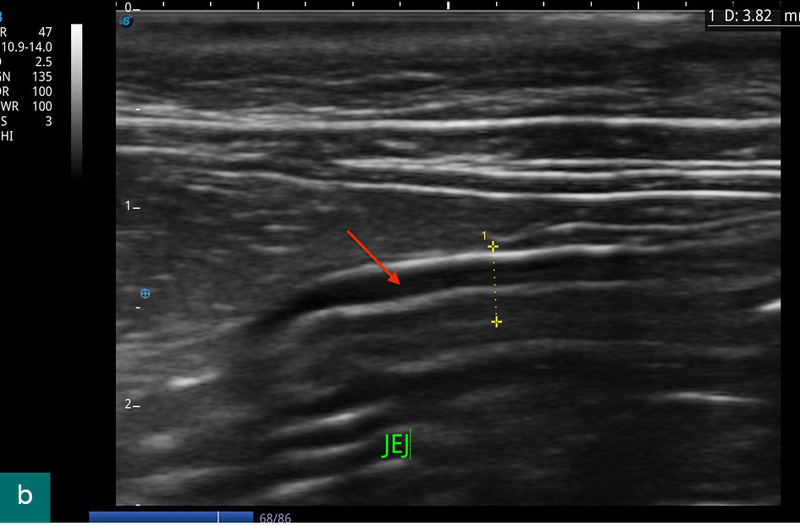
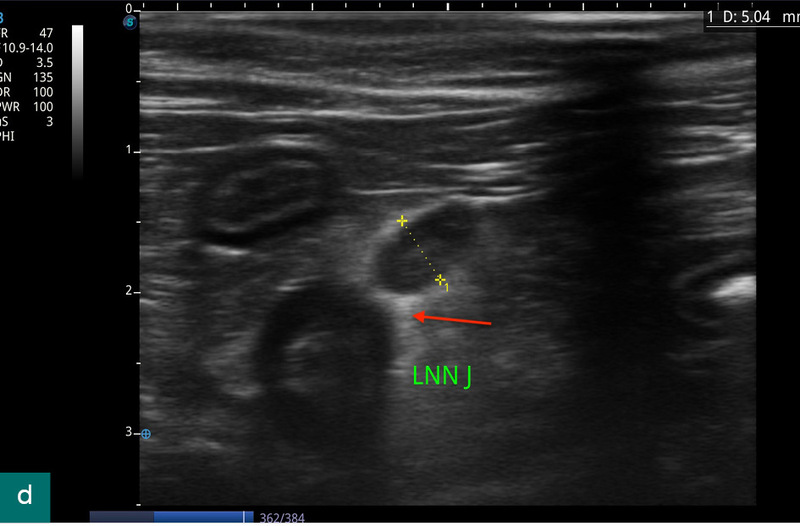
W ciągu kolejnych miesięcy terapia została przerwana przez opiekuna, a kot ponownie trafił na wizytę z badaniem USG. Ponadto regularnie pojawiały się nawroty luźnych stolców, a kot znów zaczął przyjmować nienaturalną pozycję odbarczającą brzuch. Zarówno badanie obrazowe (ryc. 2), jak i wyniki badania krwi wykazały podobne nieprawidłowości jak wcześniej (pogrubienie jelita cienkiego z pogrubieniem błony mięśniowej, pobudzenie węzłów chłonnych, podwyższony poziom eozynofili, stężenie kobalaminy w niższej granicy normy).
Ponownie powrócono do zalecenia wykluczenia jednostek z grupy CE. W trakcie procesu diagnostycznego zalecono terapię dietetyczną w celu wykluczenia FRE (tym razem ustaloną przez dietetyka weterynaryjnego), lecz nie była ona efektywna. Właściciel zgodził się na pobranie wycinków z jelita cienkiego (biodrowego i czczego) do badania histopatologicznego, które wykazało nadmierne nacieczenie limfocytami, plazmocytami, eozynofilami w lamina propria i błonie podśluzowej. Na podstawie tego badania postawiono diagnozę: przewlekłe rozsiane limfoplazmatyczne do eozynofilowego zapalenie jelit. Biorąc pod uwagę cały obraz kliniczny i wykluczenie innych jednostek CE, rozwój choroby, znaczne pogorszenie stanu po odstawieniu farmakoterapii, eozynofilię, najbardziej prawdopodobną przyczyną objawów klinicznych u tego pacjenta wydaje się IBD w kierunku EE.
Podsumowanie
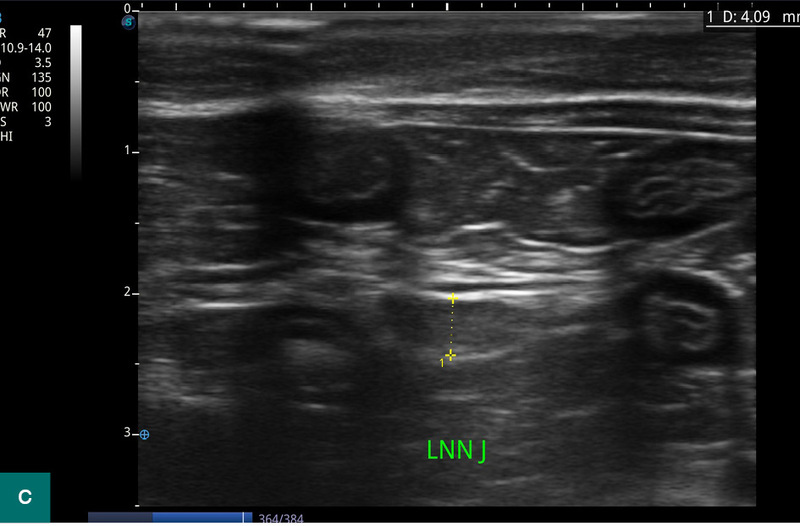
Podsumowując, IBD to podstępna i uciążliwa choroba. Należy mieć na uwadze, że nieleczona przewlekła enteropatia może prowadzić do enteropatii białkogubnej, a także sprzyjać rozwojowi innych chorób. Objawy kliniczne, jak widać w opisanym przypadku, nie muszą być typowe dla IBD, zwłaszcza w początkowym okresie. Niekiedy mogą być na tyle mało wyrażone, że przeciętny opiekun nie będzie w stanie ich wychwycić. Warto wykluczyć wszystkie możliwe przyczyny zmiany zachowania kotów, ponieważ jak wiemy, doskonale kamuflują one objawy różnych chorób. Objawem bólu lub dyskomfortu w obrębie jamy brzusznej u kota może być również wylizywanie sierści, przez co wiele kotów może być początkowo badanych w kierunku innych chorób, zanim zostanie wykonane badanie obrazowe ukierunkowujące diagnostykę w stronę przewlekłych enteropatii (ryc. 3).