Immune-mediated Hemolytic Anemia (IMHA) albo Autoimmune Hemolytic Anemia (AIHA), czyli niedokrwistość autoimmunohemolityczna (NAIH), to choroba autoimmunologiczna, w której układ immunologiczny atakuje własne krwinki czerwone. Do powierzchni erytrocytów przylegają antygeny lub na powierzchni powstają antygeny powierzchniowe jako efekt modyfikacji struktur błon erytrocytów. Antygeny te są rozpoznawane przez układ immunologiczny, który „przy okazji” ataku na antygen niszczy czerwone krwinki.
Summary
Immune Mediated Hemolytic Anemia (IMHA) in dogs – a case study
Immune Mediated Hemolytic Anemia (IMHA) or Autoimmune Hemolytic Anemia (AIHA) in dogs is an autoimmune disease where the immune system responds to antigens attached to the erythrocyte cell membrane. Red blood cells are coated with antibodies and afterwards destroyed together with the antibodies. Antibody production can be induced by drugs, vaccinations, infections (bacterial, viral or parasitic), or neoplasia. When the cause is unknown, it is termed idiopathic or primary autoimmune hemolytic anemia. The clinical signs are lethargy and serious weakness, including collapse. When the hematocrit is below 25% pallor is present. The next stage is icterus and severe anemia beyond 20%. If icterus occurs, prognosis becomes unfavourable. The poorest prognosis is associated with a second episode of IMHA.
Key words: Immune Mediated Hemolytic Anemia (IMHA) or Autoimmune Hemolytic Anemia (AIHA) in dogs, autoagglutination, hemolysis, regenerative anemia, RBC aplasia, erythrocytes
Etiologia
Pierwotną przyczyną niedokrwistości autoimmunohemolitycznej mogą być infekcje bakteryjne, w szczególności Ehrlichia sp., Leptospira sp., wirusowe, pasożytnicze – Hemobartonella i Babesia, leki z różnych grup, np. penicyliny, cefalosporyny, potencjonowane sulfonamidy, karprofen, metamizol oraz szczepionki, toksyny, nowotwory, stany zapalne (np. nerek, mięśni, stawów, trzustki, prostaty), obecność ropni w narządach, choroby autoimmunologiczne, np. toczeń rumieniowaty. Znalezienie pierwotnej przyczyny powstawania przeciwciał opłaszczających erytrocyty kwalifikuje chorobę do wtórnych anemii immunohemolitycznych. Gdy przyczyna jest idiopatyczna, mówimy o pierwotnej anemii autoimmunohemolitycznej.
W przypadku wtórnej anemii autoimmunohemolitycznej rokowanie jest znacznie pomyślniejsze niż w pierwotnej anemii autoimmunohemolitycznej. Znajomość bezpośredniej przyczyny pozwala zastosować odpowiednie leczenie w miejsce działania objawowego, czasem daje możliwość jej usunięcia, a co najistotniejsze – pozwala świadomie unikać czynnika, który wywołał reakcję nadwrażliwości i w ten sposób nie dopuścić do nawrotu choroby, z którego rzadko udaje się wyprowadzić pacjenta.
Pies może zachorować w każdym wieku, niezależnie od rasy czy płci, ale najczęściej notowane są przypadki u kilkuletnich, niesterylizowanych suk, a do ras predysponowanych zalicza się cocker spaniele, setery irlandzkie, sznaucery miniaturowe, wyżły, teriery szkockie, pudle, owczarki staroangielskie i niemieckie.
Patogeneza, patofizjologia i klasyfikacja IMHA
Rozróżnia się dwie odmiany IMHA – gdy erytrocyty rozpadają się wewnątrz naczyń krwionośnych lub poza nimi. U psów najczęściej spotyka się pozanaczyniową odmianę tej choroby, kiedy erytrocyty są niszczone przez makrofagi. W przypadku IMHA dowolny antygen, przylegając do powierzchni erytrocytu, może spowodować reakcję nadwrażliwego układu immunologicznego, który opłaszcza czerwone krwinki przeciwciałami IgG lub IgM. W rezultacie wszystkie błędnie oznaczone erytrocyty są niszczone. Jak wiadomo, stare i uszkodzone czerwone krwinki są fagocytowane przez makrofagi w układzie siateczkowo-śródbłonkowym śledziony, wątroby i szpiku kostnym. W IMHA, w efekcie rozpadu masy erytrocytów, dochodzi do powiększenia się śledziony.
Rozpad czerwonych krwinek jest związany z rozpadem hemoglobiny. W normalnych warunkach, kiedy hemolizie ulegają stare lub uszkodzone erytrocyty, uwalniane w tym procesie żelazo jest wydalane z moczem. W przypadku IMHA, ogromne ilości żelaza uszkadzają komórki cewek nerkowych. Stąd niewydolność nerek i wysoki poziom mocznika i kreatyniny. Rozpad hemu wiąże się z powstawaniem i uwalnianiem dużych ilości bilirubiny, co w zaawansowanym stadium choroby objawia się zażółceniem błon śluzowych. Jeśli podawanie leków immunosupresyjnych nie przynosi efektów w leczeniu hemolizy zewnątrznaczyniowej na tle immunologicznym, jest to wskazanie do splenektomii.
W przypadku hemolizy wewnątrznaczyniowej na tle immunologicznym przeciwciała przeciwko antygenom opłaszczającym erytrocyty krążące aktywują układ dopełniacza, a wtedy dochodzi do hemolizy wewnątrz naczyń krwionośnych. Dzieje się tak również podczas hemolizy na tle toksycznym, na przykład przy zatruciu cynkiem, lub przy wrodzonych zaburzeniach metabolicznych, takich jak niedobór fosforu albo wrodzone niedobory enzymów.
Diagnostyka różnicowa IMHA
Według klinicysty zajmującego się immunologią i hematologią, profesora Couto, niedokrwistość autoimmunohemolityczna to najczęstsza forma hemolizy u psów. Chorobę tę trzeba różnicować z innymi chorobami lub zaburzeniami, w których występuje anemia jako objaw. W diagnostyce różnicowej niedokrwistości autoimmunohemolitycznej musimy wykluczyć inne możliwe przyczyny zaawansowanej anemii, na przykład krwawiące guzy i koagulopatie, wro-dzony niedobór fosfofruktokinazy lub kinazy pirogronianowej. Ciężka niedokrwistość (hematokryt poniżej 0,18) wyklucza niedokrwistość chorób przewlekłych, krwawienia, niedo-krwistość z niedoboru żelaza. W połączeniu z łagodnymi objawami klinicznymi sugeruje przewlekłą przyczynę niedokrwistości. Nagłe i nasilone objawy wskazują na ostrą przyczynę ciężkiej niedokrwistości, jaką jest hemoliza przed rozwinięciem mechanizmów kompensacyjnych.
Przy różnicowaniu przyczyn rozpadu czerwonych krwinek należy pamiętać o hemolizie na tle toksycznym, na przykład po zjedzeniu dużej ilości cebuli (również gotowanej) lub czosnku przez zwierzę albo przy intoksykacji cynkiem, na przykład po połknięciu monety lub zjedzeniu pasty cynkowej.
Dwie niedokrwistości regeneratywne – niedokrwistość z utraty krwi i niedokrwistość hemolityczną – można odróżnić na podstawie wielu parametrów. Przy utracie krwi białko całkowite jest niskie, przy hemolizie – normalne lub wysokie. Przy krwawieniach nie wystąpią: żółtaczka, hemoglobinemia, sferocytoza, autoaglutynacja, zmiany w erytrocytach, powiększenie śledziony, które często można zaobserwować przy niedokrwistości hemolitycznej. Przy zwiększonym poziomie bilirubiny i żółtaczce należy odróżnić choroby wątroby.
Niedokrwistość Autoimmunohemolityczna NAIH – przypadek kliniczny
Opis zwierzęcia
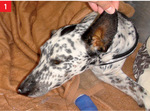
Nelly – pięcioletnia, niesterylizowana suka, mieszaniec dalmatyńczyka. Pierwszy epizod choroby miał miejsce rok wcześniej. Pies był leczony objawowo w innej lecznicy. Przeprowadzone wtedy testy serologiczne w kierunku przeciwciał przeciwko Babesia i Ehrlichia były negatywne i mimo wielu badań diagnostycznych przyczyna nie została poznana. Rok po zdiagnozowaniu i objawowym opanowaniu choroby epizod choroby pojawił się po raz drugi. Niniejszy artykuł opisuje przypadek nawrotu IMHA oraz odpowiednie schematy i cele postępowania lekarskiego.
Obraz kliniczny i wyniki badań laboratoryjnych
Pierwszymi objawami obu epizodów były: nagła zmiana samopoczucia psa, słabość, apatia i brak apetytu. Objawy te gwałtownie się nasilały, a do nich zaczęły dołączać inne, bardziej swoiste i jednocześnie pogarszające rokowanie, jak zaawansowana żółtaczka i hemoglobinuria (ryc. 1 i 2). Badanie kliniczne ujawniło: