Artykuł zawiera odpowiedzi na pytania dotyczące przekazywania próbek do badań cytologicznych i histopatologicznych oraz współpracy między lekarzem klinicystą a patologiem, a także wskazówki, jak uniknąć najczęściej zdarzających się błędów z tego zakresu.
Lekarze klinicyści często przekazują próbki tkanek i płynów do badań histopatologicznych, wykonywanych przez patologów pracujących zazwyczaj w ośrodkach akademickich, laboratoriach urzędowych lub prywatnych. Badania te mają na celu potwierdzenie rozpoznania chorób zakaźnych, stanów zapalnych, chorób metabolicznych lub nowotworów u pacjentów weterynaryjnych. Wynik takiego badania zawiera zazwyczaj opis oraz interpretację obserwowanych zmian, prawdopodobieństwo błędu w ocenie, listę jednostek chorobowych branych pod uwagę w rozpoznaniu różnicowym oraz zalecenia co do wykonania badań dodatkowych. Wspólnym celem lekarza praktyka i patologa jest ustalenie właściwego rozpoznania lub pomoc w zawężeniu listy chorób uwzględnianych w rozpoznaniu różnicowym.
W wyniku błędów popełnianych podczas przekazywania próbek do badań lekarz klinicysta może uzyskać niezadowalający z jego punktu widzenia wynik badania histopatologicznego. Może dojść do opóźnienia uzyskania rozpoznania, uzyskania nieprawidłowego rozpoznania lub otrzymania niejednoznacznego wyniku badania. Wielu z tych błędów można uniknąć, jeżeli próbki do badania są przekazywane w sposób prawidłowy, a lekarz klinicysta i patolog właściwie ze sobą współpracują.
Artykuł zawiera odpowiedzi na często pojawiające się pytania związane z przekazywaniem próbek do badań cytologicznych i histopatologicznych oraz omawia niektóre problemy pojawiające się w trakcie pobierania i przekazywania materiału do laboratorium, a także jego interpretacji. Celem jest poprawa współpracy pomiędzy lekarzami praktykami i patologami pracującymi we wszystkich laboratoriach diagnostycznych, prowadząca do osiągnięcia jak najlepszej opieki nad pacjentem.
Czy przekazywanie wraz z próbką danych z wywiadu ma znaczenie?
Uzyskanie szczegółowych danych z wywiadu stanowi ważny etap leczenia każdego pacjenta. To samo odnosi się do badania anatomopatologicznego. Niestety, stosunkowo często zdarza się, że próbki są przekazywane do laboratorium tylko z nielicznymi danymi pochodzącymi z wywiadu lub w ogóle bez takich danych. Skutkiem nieprzekazania szczegółowej historii choroby wraz z próbką może być uzyskanie niejednoznacznego wyniku badania histopatologicznego lub wątpliwego rozpoznania. Patolog może mieć trudności w ustaleniu jednoznacznego rozpoznania, jeżeli obraz cytologiczny lub histopatologiczny badanej zmiany nie jest oczywisty, a do badanego materiału nie ma dołączonych szczegółowych danych z wywiadu. Wynik badania histopatologicznego może stanowić podstawę wyboru schematu leczenia pacjenta, a nawet decyzji o jego eutanazji. Zatem w przypadku braku kluczowych informacji o danym przypadku często zdarza się, że patolog podaje wynik w postaci opisu obserwowanych zmian.
Minimum informacji, które powinny być przekazane wraz z próbką do badań histopatologicznych, obejmuje dane dotyczące obserwowanych objawów oraz wszystkich istotnych nieprawidłowości stwierdzonych w trakcie badania klinicznego, wyniki badania krwi lub badań obrazowych. Ponadto w czasie interpretacji badanych próbek oraz brania pod uwagę lub wykluczania konkretnych jednostek chorobowych pomocne dla patologa jest zwykle podanie wstępnego rozpoznania lub listy jednostek chorobowych uwzględnianych w rozpoznaniu różnicowym. Te informacje są kluczowe dla właściwej współpracy pomiędzy patologiem i lekarzem praktykiem.
Czy należy określać pochodzenie danej próbki?
Jednym z nieporozumień jest przekonanie, że patolog może interpretować badany materiał bez wiedzy o źródle jego pochodzenia (np. tkanka, jama ciała). Lekarze praktycy mogą zakładać, że jeżeli pobiorą materiał cytologiczny zawierający komórki lub odpowiednią ilość tkanki, patolog będzie sam potrafił zidentyfikować ich pochodzenie i dostarczyć właściwą interpretację obserwowanych zmian. W niektórych przypadkach to założenie jest prawidłowe, jednak niemożność wskazania pochodzenia danej próbki lub dostarczenie niepełnych danych na temat jej pochodzenia mogą prowadzić do powstania pewnych problemów.
Po pierwsze, bez szczegółowej wiedzy o pochodzeniu badanej próbki patolog może mieć zastrzeżenia co do interpretacji obserwowanych zmian, co może prowadzić do niepotrzebnego opóźnienia w uzyskaniu wyniku, gdy pracownik laboratorium lub sam patolog próbują skontaktować się z lekarzem prowadzącym, aby uzyskać te dodatkowe informacje.
Po drugie, może to prowadzić do ustalenia błędnego lub tylko przybliżonego rozpoznania. Na przykład obraz cytologiczny niektórych nowotworów, które wywodzą się z różnych tkanek i narządów, jest bardzo podobny. Zatem patolog może być zmuszony do spekulacji lub po prostu do podania listy możliwych jednostek chorobowych, które mogą odpowiadać obserwowanemu obrazowi mikroskopowemu.
Podobny problem pojawia się, jeżeli przekazywany materiał jest zaopatrzony jedynie w informację, że pochodzi z guza, i nie zawiera właściwego opisu zmiany. Prawidłowy opis wyglądu makroskopowego zmiany, taki jak: „szybko rosnący guz o średnicy 3 cm, o twardej konsystencji, związany z tkankami położonymi głębiej, zlokalizowany na skórze prawego uda” zamiast „guz skóry”, pomoże patologowi dokonać właściwej interpretacji obrazu cytologicznego i histopatologicznego.
Kolejnym ważnym elementem przekazywania materiału jest właściwe oznakowanie wszystkich preparatów i pojemników nazwiskiem klienta, źródłem próbki lub pochodzeniem tkanki. Do wykonywania preparatów cytologicznych idealne są szkiełka mikroskopowe podstawowe ze szlifem, ponieważ na szlifie łatwo oznaczyć preparat ołówkiem. Odradza się opisywanie szkiełek mikroskopowych markerem lub za pomocą taśmy klejącej bądź plastra. Może się okazać, że oznakowanie wykonane na taśmie klejącej lub plastrze trzeba usunąć przed rozpoczęciem odpowiednich technik barwień cytologicznych, a tusz z markera przeważnie ulega rozpuszczeniu w czasie utrwalania preparatu lub jego barwienia. Niewłaściwe oznakowanie szkiełek mikroskopowych lub pojemników z materiałem może prowadzić do błędnej identyfikacji próbek lub niepotrzebnego opóźnienia. Wszystkie istotne informacje dotyczące pacjenta oraz wyniki badania klinicznego i badań dodatkowych powinny być zawarte w piśmie przewodnim.
W medycynie weterynaryjnej zdarzają się niestety sprawy sądowe, a wynik badania histopatologicznego może stanowić integralną część danego przypadku. Jeżeli próbka do badania była przekazana w sposób niewłaściwy lub nie dołączono do niej wymaganych danych (dane z wywiadu, źródło próbek lub obie te informacje), lekarz klinicysta ponosi za to odpowiedzialność prawną. Przekazanie próbek we właściwy sposób jest prostym sposobem na zwiększenie prawdopodobieństwa uzyskania satysfakcjonujących wyników zleconych badań, a ponadto chroni lekarza praktyka.
Na przykład w przypadku braku odpowiednich danych dotyczących historii choroby i miejsca pobrania materiału, próbka zawierająca liczne małe limfocyty może być różnie interpretowana. Jeżeli materiał został pobrany z nieznacznie powiększonego węzła chłonnego podkolanowego, obserwowany obraz może odzwierciedlać prawidłową populację limfocytów lub wskazywać na nieznaczny rozrost odczynowy badanego węzła chłonnego. Jeżeli jednak materiał został pobrany z węzła chłonnego o wielkości 6 cm, bardziej prawdopodobnym rozpoznaniem jest chłoniak z małych limfocytów. Innym przykładem jest materiał zawierający niewielką liczbę komórek o wrzecionowatym kształcie. Jeżeli materiał ten pochodzi z długo utrzymującej się zmiany o niewielkich rozmiarach, obecność tych komórek może świadczyć o zmianie o charakterze urazowym z włóknieniem, obecności ziarniny lub obu tych zmianach jednocześnie. Jeżeli natomiast próbka ta została pobrana z guza wielkości piłki bejsbolowej, patolog z dużo większym prawdopodobieństwem będzie brał pod uwagę obecność nowotworu mezenchymalnego.
Czy wykonane preparaty należy obejrzeć przed ich przekazaniem do laboratorium?
Często do badań cytologicznych przekazywany jest materiał niediagnostyczny. Może to opóźnić rozpoczęcie leczenia pacjenta lub uniemożliwić lekarzowi prowadzącemu wykonanie dodatkowych badań diagnostycznych. Niezadowolenie klienta może wzrosnąć z uwagi na wyższe koszty badań histopatologicznych i przedłużający się czas spędzony na oczekiwaniu na wyniki, nawet jeżeli jest on świadomy faktu, że wynik badania cytologicznego może nie być rozstrzygający.
Kiedy do laboratorium histopatologicznego przesyłane są wycinki tkanek pobrane w trakcie zabiegu chirurgicznego, lekarz praktyk ma nieco ograniczone możliwości oceny jakości pobranych próbek. Kiedy jednak przesyłany jest materiał przeznaczony do badania cytologicznego, lekarz klinicysta powinien we własnym zakresie zabarwić przynajmniej jeden z wykonanych preparatów i obejrzeć go w mikroskopie świetlnym pod małym powiększeniem (obiektyw powiększający 10×), aby uniknąć przesłania materiału niediagnostycznego.
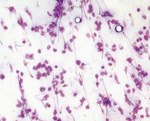
Częstymi przyczynami, z jakich materiał przeznaczony do badań cytologicznych uważa się za niediagnostyczny, są: jego znaczne zanieczyszczenie krwią, duża liczba uszkodzonych komórek (ryc. 1) oraz niewielka liczba komórek obecnych w pobranym materiale. Oglądając wykonane przez siebie preparaty pod mikroskopem świetlnym pod małym powiększeniem, lekarz praktyk zazwyczaj sam może stwierdzić ich złą jakość i w razie konieczności pobrać kolejną próbkę z danej zmiany. Jeżeli niezbędna jest dalsza ocena jakości preparatu, można nałożyć tymczasowo na szkiełko podstawowe szkiełko nakrywkowe (bez środka służącego do zaklejania szkiełek), a następnie obejrzeć preparat pod obiektywem powiększającym 40×.












